対象とする病態・疾患
感染症
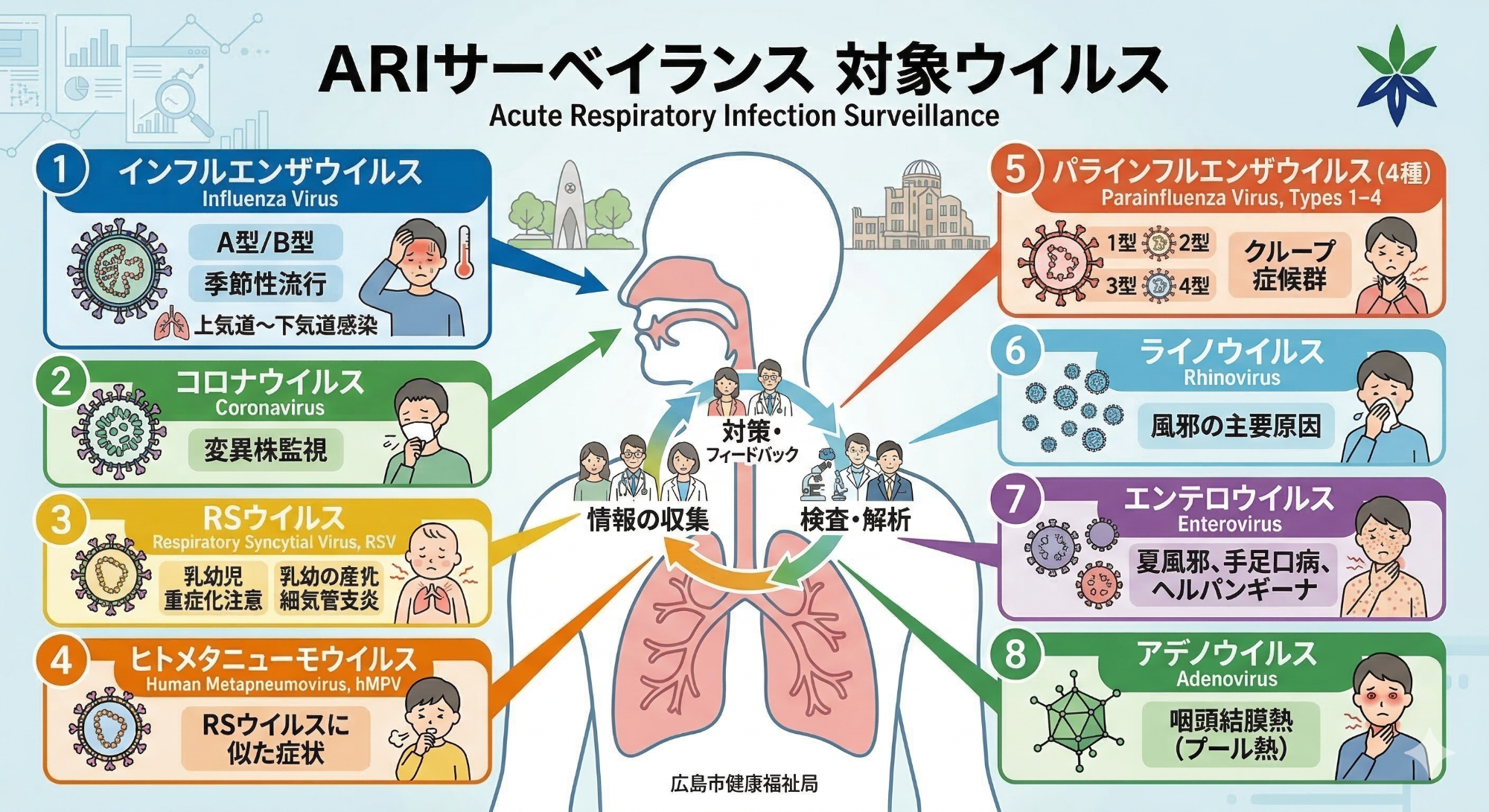
気道感染症

気道感染症:コロナでもインフルエンザでもないARIとは?
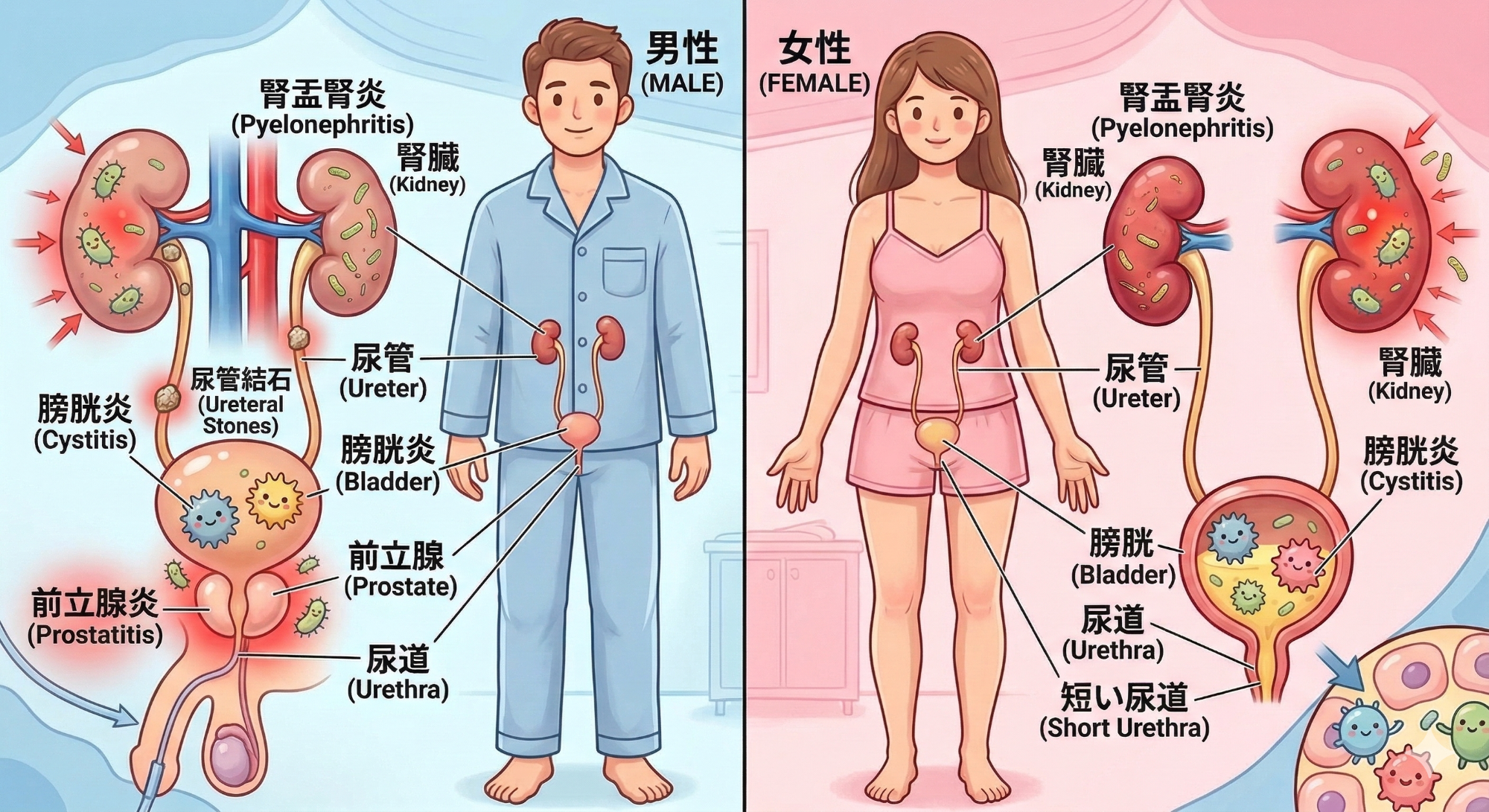
尿路感染症
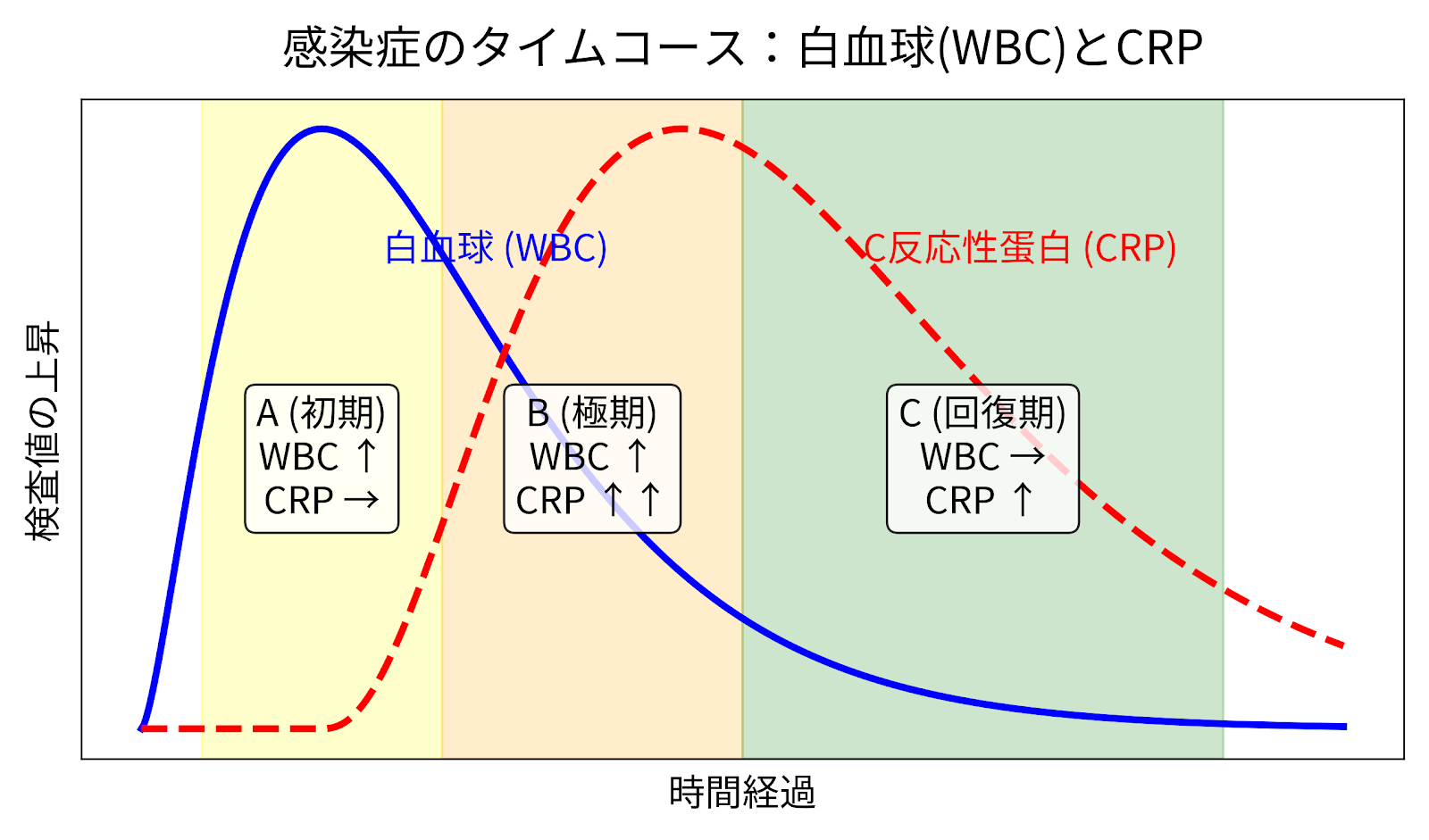
白血球数とCRP:感染のタイムコースを知る手掛かりになります。
発熱や急な体調不良で血液検査をすると、結果説明の時に医師から、”白血球数が高いから~”、”炎症反応は上がっていないから~”と説明を受けることがあります。これらの検査は、その臓器に感染があるかを教えてくれるわけではありませんが炎症の有無、程度をある程度推し量ることのできる検査項目です。
① 白血球(WBC:white blood cell):
特徴: 体内に細菌などの外敵が侵入した際、真っ先に応戦する細胞です。感染が起こると数時間で素早く上昇します。とくに好中球という成分が上昇します。感染以外に組織のダメージ(外傷や心筋梗塞など)でも上昇します。
②
C反応性蛋白(CRP) :いわゆる炎症反応
特徴: 体内で炎症が起きているときに血液中に増えるタンパク質です。白血球よりも反応が遅く、炎症が起きてから6〜8時間後から上昇し始め、24〜48時間でピークになります。WBCに比べ、細菌感染でより顕著に上昇しやすいので病勢の指標として使われることが多いです。
必ずしもすべての経過で見られるわけではありませんが、白血球とCRPの上昇するスピードの違いから、病状は以下のように移行していきます。
A.
初期(WBC↑・CRP→) 感染して間もない時期です。 いち早く反応するWBCはすでに上がっていますが、CRPはまだ反応していませんがこの時期に的確に対処できれば改善も速やかです。
B.
極期(WBC↑・CRP↑↑)ピークの時期です。 白血球が高い状態が続き、遅れて反応したCRPも急激に大きく上昇します。クリニックから病院に緊急で紹介になる根拠となるデータの一つで、この時期は症状も一番つらいことが多いです。
C. 回復期(WBC→・CRP↑) ピークを越え、症状が落ち着いてきた時期です。 素早く反応する白血球は一足先に正常値に戻り(横ばい)、遅れて上がったCRPはまだ高い状態が残っています。この後、徐々にCRPも下がっていき、完治に向かいます。
当院でもこれはただの熱でないかも、と判断した場合に院内で血液検査を行っています。その瞬間の数値が高い・低いだけでなく、発症してからの時間経過で2つの項目の組み合わせをみることが重要です。「熱が出たばかりの頃」と「熱が数日続いている頃」ではデータの意義が異なります。全身状態やほかの検査所見と合わせての解釈が必要です。
生活習慣病/慢性疾患

生活習慣病は正しい表現?
1996年までは「成人病」と呼ばれていました。食習慣、運動習慣、休養、喫煙、飲酒などの生活習慣が、その発症・進行に関与する疾患群とされています。近年はさまざまな遺伝素因や今列期の特性があることが明らかになっており、「必ずしも本人の不適切な生活習慣に帰するとは限らないため生活習慣病という表現は適切ではない」という意見もあります。
従来は治療管理に難渋していた生まれつきリスクの高い方であっても、近年の疫学データや新薬によって病状を管理しやすくなってきていますので、自身の病態に早い段階で関心を持って取り組でいただくことが重要です。いざ降圧薬や高脂血症の薬剤を開始となると、服薬にどうしても抵抗のある方もいらっしゃるかもしれません。寿命延長や血管の老化を防ぐ実績のある優秀な薬を専門職の助言のもとに(副作用のチェックを受けながら)医療保険で比較的安価に利用できる現在の医療制度はお得なことだとポジティブに考えていただきたいと思います。
高血圧症
高血圧症

高血圧症は多くの場合、自覚症状がほとんどないままに進行します。しかし放置しておくと、動脈硬化が進行して血栓症(脳梗塞、心筋梗塞)や血管の破綻による大出血(脳出血、大動解離・破裂)、臓器血流の低下(高血圧や弁膜症による心不全、腎不全、末梢動脈疾患)など命に関わる疾患を、人生の後半において引き起こします。
それぞれの皆さんの状態にもよりますが、おおむね血圧130/80mmHg以下になるように管理することが望ましいと考えられています。勤労世代の血圧上昇には精神的なストレス・運動不足やアルコールの摂りすぎはリスク要因になります。一方で高齢者の一部の方はあまり下げすぎないなどの配慮も必要です。また、他の疾患で服用している薬剤による血圧上昇や、睡眠時無呼吸の治療や外科手術を行うことで完治する二次性高血圧症もあり、高血圧症はありふれてはいますが奥の深い診療でもあります。
院長が日本高血圧学会の専門医として関心のある分野でありますので、病態に応じて適切な降圧目標を設定し最小限の投薬での治療を心掛けます。
高血圧症:どれくらいで受診が必要?
血圧測定計で血圧を測ると、上の血圧(収縮期血圧)、下の血圧(拡張期血圧)、脈拍が表示されます。
日本高血圧学会では、病院や検診で測定した診察室血圧140/90mmHg以上、リラックス状態で測定した家庭血圧で135/85mmHg以上を高血圧と定めています。
なお正常血圧は120/80mmHg以下(家庭血圧115/75mmHg)です。
ある値を境として急に正常血圧から高血圧に急に変わるのではなく、その間の血圧は、正常高値血圧(120-129/<80)、高値血圧(130-139/80-89)と定義されています。いわば高血圧予備軍といった位置づけです。
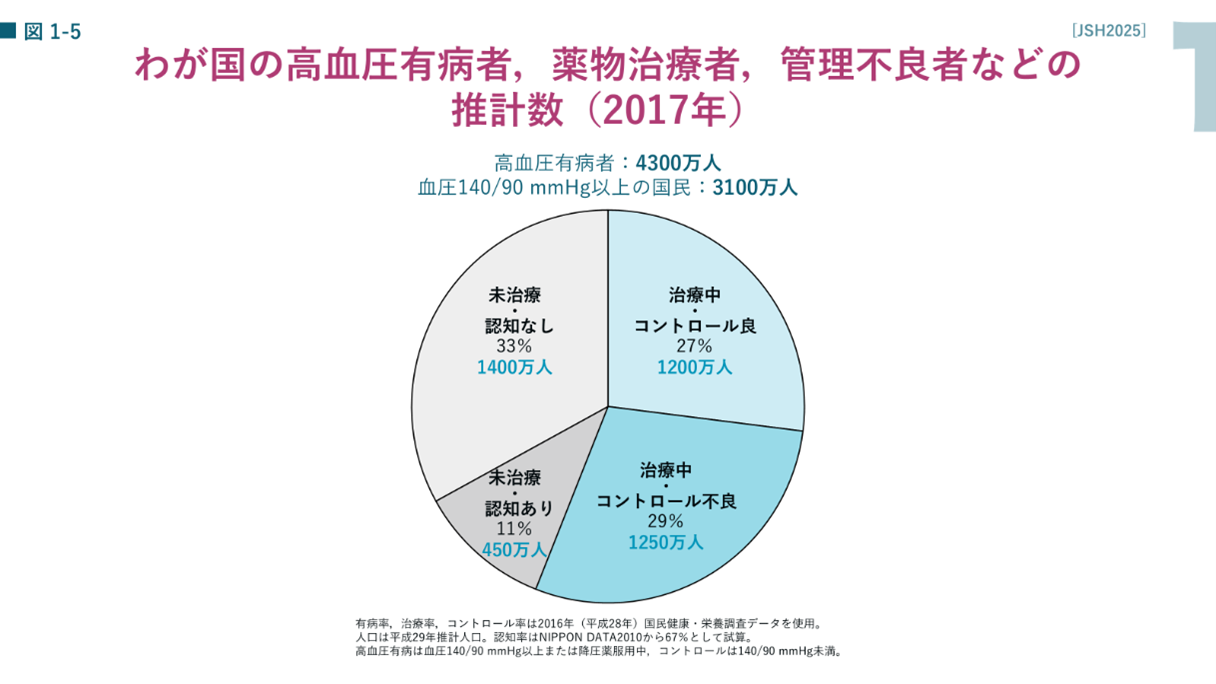
この基準に当てはめると、高血圧症の方は日本で4300万人、そのうち良好な管理ができている方は1200万人で残りは管理できていない、あるいは未治療者やそもそも自覚がない方が3100万人いると推定されています。
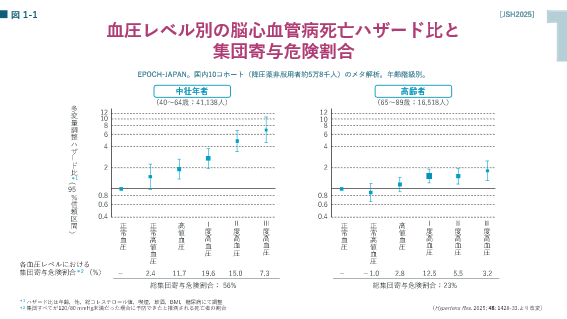
厳しく感じられる方もおられるでしょうが、さまざまな疫学所見からは120/80 mmHgを超えて血圧が高くなるほど、脳卒中、冠動脈疾患、慢性腎臓病、心不全、心房細動、認知症などの罹患リスクおよび死亡リスクは上昇するというデータがあります。とくに上記のデータのように40-64歳の方は高齢の方に比べて血圧が高ければより脳血管病を発症しやすくなることが顕著です。
もちろん健康診断で140/90mmHgあったからといってあわてて医療機関を受診する必要はありません。数日間自宅で測定してみること、血圧計を持っていないなら家電売り場やスポーツジムでリラックスした状態で測ってみて、135/85mmHg以上が続く場合に医療機関に相談してみてください。
ただし、下の血圧(拡張期血圧)が100㎜Hgを超えているようなら、高血圧緊急症といってすみやかな治療が必要となる可能性がありますので早い段階で受診してください。
参考資料:日本高血圧学会ガイドライン2025
高血圧症:下の血圧だけが高いといわれた若い方へ
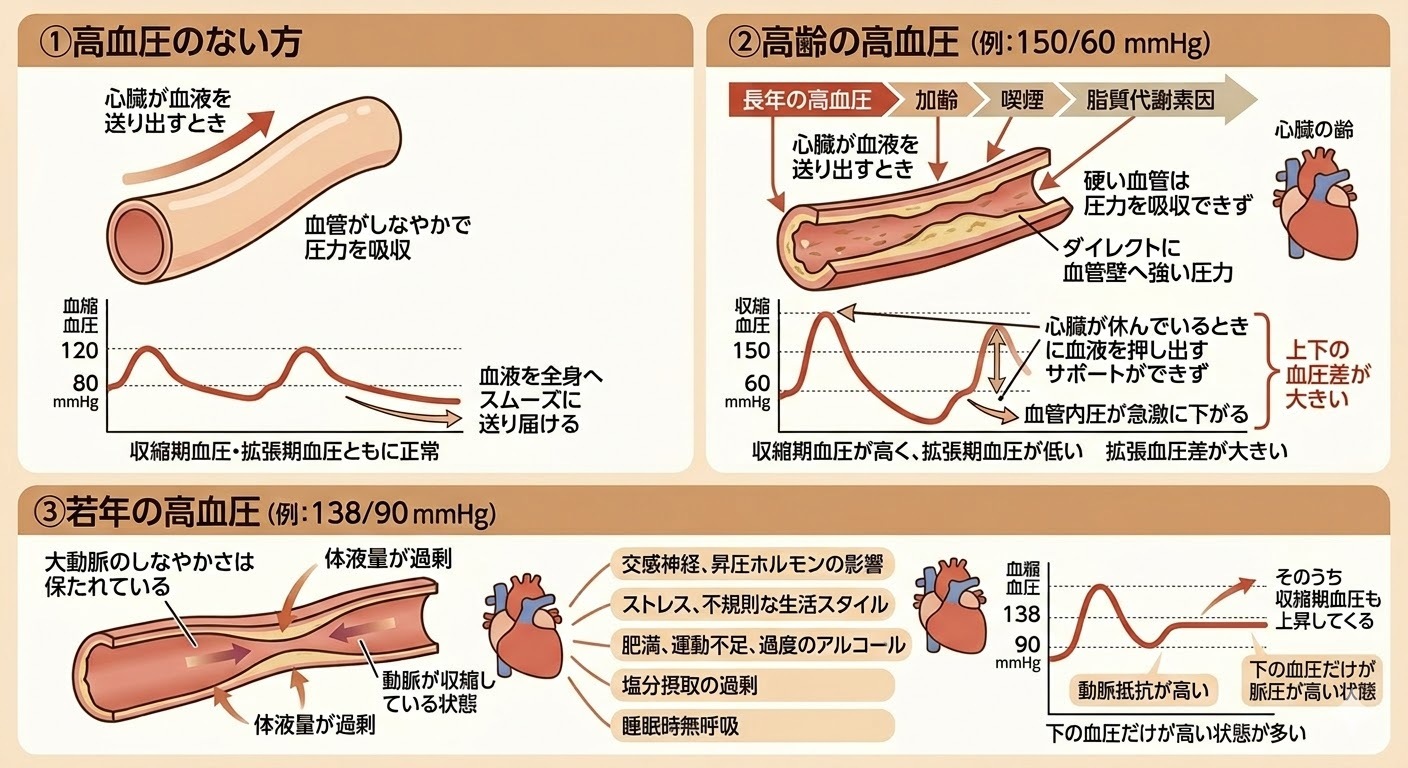
血圧は上下の血圧があり、上の血圧を収縮期血圧、下の血圧を拡張期血圧と呼びます。心臓がギュッと縮んで血液を動脈に送り出すときの血管にかかる圧力が収縮期血圧、その後心臓が緩みながら次の拍出のため血液をためているときの圧力が拡張期血圧です。高血圧は140/90mmHgと定義されていますが、治療のきっかけとなるのも収縮期血圧が高いことであると思います。しかし、若い世代の方にとっては拡張期血圧だけ高いといわれている方もいらっしゃるのではないでしょうか?拡張期血圧の上昇は高血圧症の初期のサインとして大事です。
<上下の血圧が変化するメカニズム>
①高血圧なし(例:120/75㎜Hg )
健康な若い人の血管は、ゴムホースのようにしなやかです。心臓が血液を送り出すとき、血管が適度なクッションとなり圧力を吸収し収縮期血圧は上がりません。心臓が緩んでいる間も、血管のしなやかさによって血液を全身へスムーズに送り届け、適切な拡張期血圧が保たれています。
②高齢の高血圧(例:150/60㎜Hg )
高齢の方は加齢、高血圧・脂質異常症の暴露、喫煙によって、大動脈などの太い血管が硬くなり弾力性を失います(動脈硬化)。硬い血管では心臓から送り出される血液の圧力を吸収できないため、ダイレクトに血管壁へ強い圧力がかかり収縮期血圧が高くなります。一方で血管の柔軟さがなくなっているため、心臓が休んでいるときに血液を押し出すサポートができなくなり、血管内圧が急激に下がります。そのため、拡張期血圧が維持できず低くなる傾向にあります。結果として上下の血圧の差が開いてしまいます。
③若年の高血圧(例:138/90㎜Hg)
大動脈のしなやかさは保たれていますが同世代の健康な方と比べ、動脈が収縮している状態にあったり、体液量が過剰で血管内ボリュームが高くなっています(血管抵抗の亢進)。この状態では心臓が緩んでいる拡張期でも動脈圧が高い状態にあり、若い人に多くみられる下の血圧だけが高い状態です。血管を収縮させるのは交感神経や、昇圧ホルモンの影響と考えられています。ストレスや不規則な生活スタイルなどによる自律神経の緊張状態、肥満、運動不足や過度のアルコールなど生活習慣の影響が主ですが、睡眠時無呼吸など二次性高血圧などが隠れていることもあります。体液量の過剰は主に塩分摂取の過剰や肥満などの影響です。そのうち収縮期血圧も上昇してきます。
<結局どのタイミングで治療が必要ですか?>
基本的に収縮期血圧は臓器のダメージとの相関が強く治療の指標とされています。このため拡張期血圧が高いだけのですぐ降圧薬が必要なわけではありません。具体的に検診で拡張期血圧が85~90㎜Hg前後に上がってきたら生活習慣を見直しましょう。リバーシブルな状態ですので服薬が必要にならないこともあります。それでも収縮期血圧が140㎜Hg を超えてくる場合に、医療機関での相談を考えていただくことでよいでしょう。肥満の改善が難しい、仕事はつらいがなかなか調整や転職はできないなどの事情のある方も思い切って薬物療法をお勧めします。
<受診、治療を迷っているみなさんに>
10-20年単位で放置すると、動脈硬化が進行します。そうなると脳・心血管の病気を発症しやすくなることはもちろんですが、お歳をとってから血圧の変動も大きく転倒しやすくなる、認知機能低下のリスクも高まるおそれがあります。外見の若さも大事ですが血管をしなやかに保てているかを意識してあなたの血圧を見直してみましょう。①血管の老化を防ぐデータのある優れた降圧薬・高脂血症薬を②国家資格者の助言・副作用チェックのもとに③医療保険で安価に利用できる、とポジティブにとらえていただくとどうでしょうか。残りの人生が長い方ほどNISAやiDeCoよりも優先するべき投資といえるでしょう。
高血圧症: inを減らすか(食塩制限)outを増やすか(降圧利尿薬)
私たちの摂取する食物は、炭素を含む有機物からなっています。唯一の例外である、無機物からなる食材は食塩(塩化ナトリウム)です。生体内では水分と塩分(ナトリウム)は原則として連動しますので、塩分が不足すると脱水になり、過剰になると浮腫になります。このため適正な塩分量は適正な体液量の維持につながります。
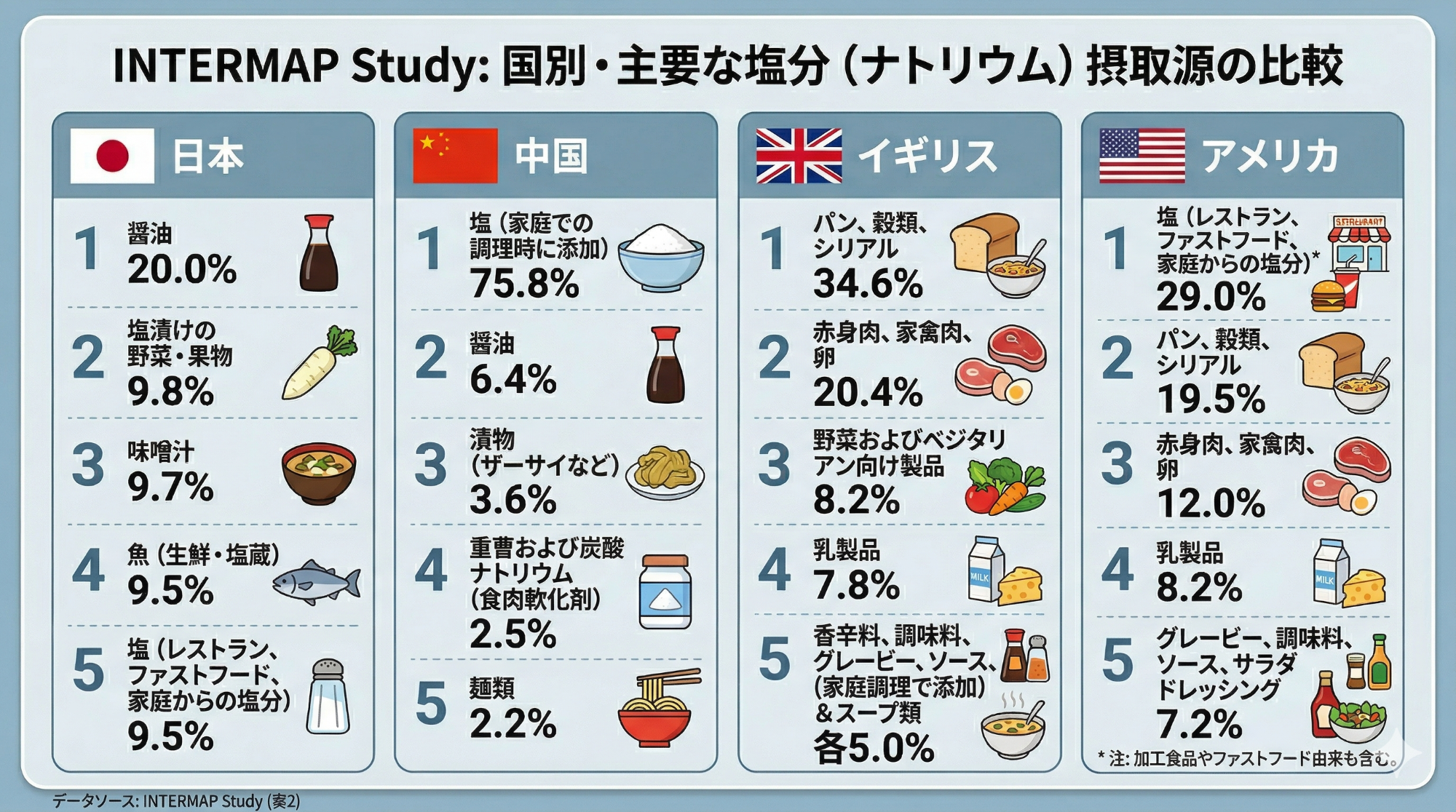
生物が海から陸上に上がり生活圏を広げていく過程において、体液の蒸発を防ぐため皮膚を発達させるとともに、腸管や腎臓で水と塩分を保持することが重要でした。自然岩塩などが析出する場所は豊富にあるわけではないため、ごく少量の食塩でも生命を維持できるような個体が生き残ってきたといえます。体重60kgあたりの1日の食塩相当量としては、草食動物で0.5g/日、肉食動物でも2g/日程度とされており、狩猟採集時代の人類の摂取量も1〜3g/日程度であったと言われています。現在でも伝統的な食事を続けているブラジル・アマゾンのヤノマミ族や北極圏のイヌイット族などでは、高齢でも高血圧にならないそうです。
冷蔵庫がなく塩蔵品が多く、和食主体であった日本の食卓は食塩摂取量が非常に多く、昭和40年代までは1日所要量は15g/日とされていました。当時は高血圧性の脳内出血が多かったと考えられています。その後、昭和54年以降に適正摂取量として10g/日の上限が設定されました。そして現在では、さまざまな臨床試験の結果を踏まえ、より厳しい1日6g未満が目標とされています。それでも長い人類の歴史からみれば、食塩の摂取過剰に相当します。飽食の現代では、食塩の過剰摂取は体液量増加や交感神経刺激を通して血圧や心不全を悪化させると考えられており、食事療法の基本は減塩です。実際にいわゆる”寝たきり”となり完全に経管栄養や静脈栄養(食塩相当で2-3g/日前後のみ)になると、もともと高血圧の既往のある方でも、降圧薬が不要になります。
食塩で血圧が上がりやすい方を食塩感受性、上がりにくい方を非感受性と言いますが、厳密に区別することは難しいのですが高齢になると概ね食塩感受性は高くなるといわれています。
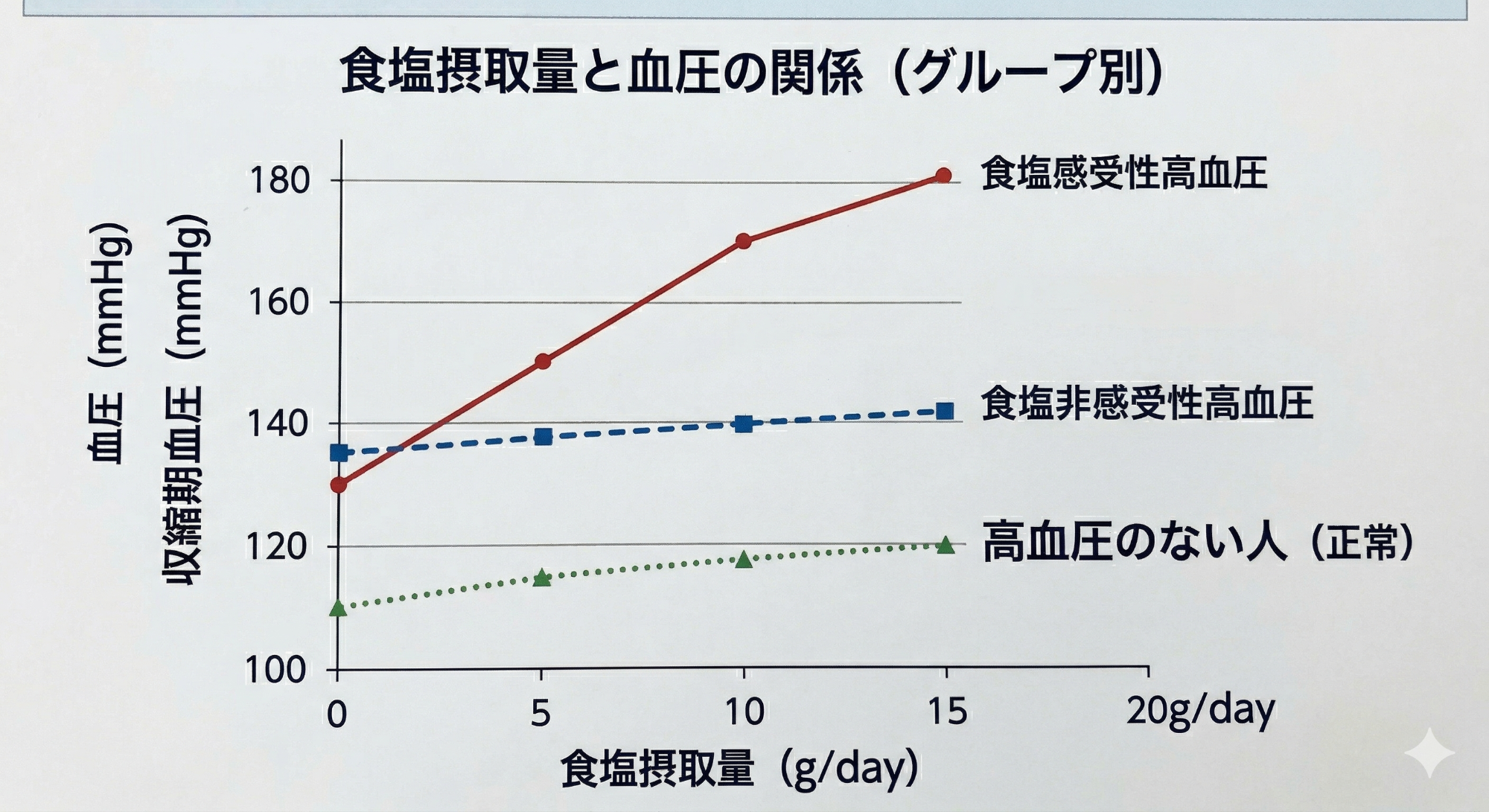
近年減塩についての意識も向上しており日本人の塩分摂取量は10g/日といわれていますが、まじめに減塩に取り組んでいる方であっても、日々の食事で減塩食6g/日未満の達成は容易ではありません。重度の心不全や人工透析を要する進行した腎不全患者さんでは、管理栄養士の指導のもとしっかりとした減塩食が必要です。
しかしそこまで臓器障害のない、大多数を占める高血圧症の方がほとんどですので、できるだけ多くの方が無理なく減塩を実践していただくことが重要大事です。外食も塩分表記を意識する、減塩調味料なども利用し出汁や酸味・香辛料を効かせて味にメリハリをつける、カリウムをしっかり摂取する(ナトカリ比参照)など、小さな工夫から始めることが大事です。
入ってくる食塩のinを減らすことが原則ですが、もう一つの手段としては薬剤を用いて出ていくoutを増やすやり方があります。特に腎機能が低下して排泄力が低下していたり、や肥満・糖尿病を合併する食塩感受性が高いと予想されるケースでは降圧利尿薬(サイアザイド系利尿薬)が有効なことがあります。”なかなか下がらなかったけど、これを飲んだら下がりました!”と言ってくださるくらいに有効な薬剤です。
勤務医のころには血圧コントロールの難しい方の多い腎臓病専門外来でよく処方していましたが、開業すると軽症の高血圧患者さんが多いため、14-15人のうち1人に出すかどうかといったところです。日本高血圧学会のガイドラインでもこれらのサイアザイド系利尿薬は特別な位置づけの薬剤となっており、サイアザイド系利尿薬を含む3種類の降圧薬でも目標血圧に達しない場合、治療抵抗性高血圧症と定義します。
利尿薬と聞くと夜間のトイレが心配になるかもしれませんが、基本的には朝に内服していただくなど調整しますので、夜間頻尿を過剰に心配する必要はありません。安価で歴史のある薬剤です。患者さんのタイプやライフスタイルに合わせて慎重に選択しておりますので、ご安心ください。
減塩のすべて 理論から実践まで 日本高血圧学会減塩委員会 2019.東京:南江堂
J Am Diet Assoc. 2010 May;110(5):736-45 より作図(左図)
高血圧症:続けやすい食事療法の工夫:ナトカリ比

<ナトリウムとカリウム>
私たちの体は様々なミネラル(ナトリウム、カルシウム、カリウム、亜鉛、鉄…)の働きによって健康が保たれています。
食塩の主要成分であるナトリウムは生命維持に必須の重要なミネラルですが、過剰摂取が高血圧によくないことは有名です。カリウムというミネラルも血圧において重要と考えられています。カリウムには、ナトリウムを腎臓から排出させる働きがあります。ナトリウム・カリウムはライバル同士で腎臓においてお互いを体から追い出そうとポジション争いをしていると思ってください。
<尿ナトカリ比>
このナトリウムとカリウムの尿のバランスを調べたものが 尿ナトカリ比(尿中ナトリウム濃度/尿中カリウム濃度) です。この数値が低いほど、死亡1)や脳卒中2)などのリスクも低下することがわかっています。
<目指すべき数値は?>
日本高血圧学会が推奨する理想の数値はナトカリ比2未満です。先史時代には塩は貴重品でナトリウムが少なく、木の実などでカリウムを多く摂取していた生活をしていたと考えられています。
私たちは狩猟採集生活には戻れず、豊富に食塩が手に入ります。そのような環境では急に達成することは難しいかもしれませんが、ナトカリ比4未満をクリアすることから始めましょう3)。数値の変化を確認するのも励みになるかもしれません、医療機関で測定は可能です。
※利尿薬を飲んでいると解釈が不正確になることがあります。

<今日からできる「ナトカリ」改善>
物価も上がっており、安価な加工食品に頼りたくなりますがひと手間加えて、「ていねいな暮らし」を実践することが大切です。ポイントは置き換えとプラス一品です。
〇ナトリウムを減らす: 食塩以外の調味料の活用、麺類の汁は残す、加工食品を減らす。
〇カリウムを足す:野菜(根菜や豆などに多いです)、海藻、果物、ナッツなどを一品プラスする。
これらを組み合わせることで、効率よくナトカリ比を下げることができます。なお、カリウムと協調して働くマグネシウムというミネラルも摂取が望ましいとされています。
<実践における注意点>
腎臓の働きが高度に低下した方は、カリウムの過剰摂取がかえって害になることもありますので、医師に相談したうえで実践しましょう。
ナトリウムを減らすこと、禁止することばかりを意識するばかりでは楽しみがありません。カリウムをしっかり摂取するというポジティブな気持ちを心がけてくださいね。
1) N Engl J Med 2014;371:612-623
2) Am J Kidney Dis. 2016 May 24;69(3):341–349
3) Hypertens Res. 2024 Dec;47(12):3288-3302.
高血圧症:深夜業務やシフトワークの影響

夜勤を含むシフトワークの弊害は以前から知られており、深夜業務に従事する方には年2回の健康診断が義務づけられています。私も当直回数が多い救急病院に勤務していたころは血圧が高めになり、翌朝は緊張性頭痛に悩まされていました。急に起こされ睡眠サイクルを中断されたり、浅い仮眠しか取れなかったりする業務はある程度の年齢になると厳しくなります。
医学的な研究でも、これらは裏付けられています。健康な18〜35歳の成人を対象にした研究では、たった一度の夜勤でも収縮期血圧が3mmHg上昇し、健常者で睡眠中に生じる血圧が日中より低下するDipping現象もみられにくくなるそうです¹)。また、強制的に被験者を昼夜逆転環境にした実験においても、シフトワーク群は非シフトワーク群と比較して睡眠中の血圧上昇や、炎症マーカーの上昇が見られたといわれています²)。
長期的な影響についても、複数の研究をまとめた報告で”シフトワークは喫煙や社会背景を考慮しても心筋梗塞のリスクを23%、虚血性脳卒中のリスクを5%増加させる”との報告があります³)。さらに、19万人の看護師を追跡した研究でも同様の結果が出ており、特に10年以上続けるとそのリスクは高まるようです⁴)。
インフラ管理、物流、医療福祉、警備、飲食・宿泊施設など深夜営業のお店など、人手不足の中50歳を過ぎても勤務されている方がいます。誰かが担わなければならない仕事があり、社会を支えてくださっている皆さんにリスペクトを抱いて社会を維持していきたいものです。
1)Physiol Rep. 2025 Feb;13(3):e70231.
2)Proc Natl Acad
Sci U S A. 2016 Mar 8;113(10):E1402-11.
3)BMJ. 2012 Jul 26:345:e4800.
4)JAMA. 2016 Apr 26;315(16):1726-34.
特殊な高血圧症①:二次性高血圧症
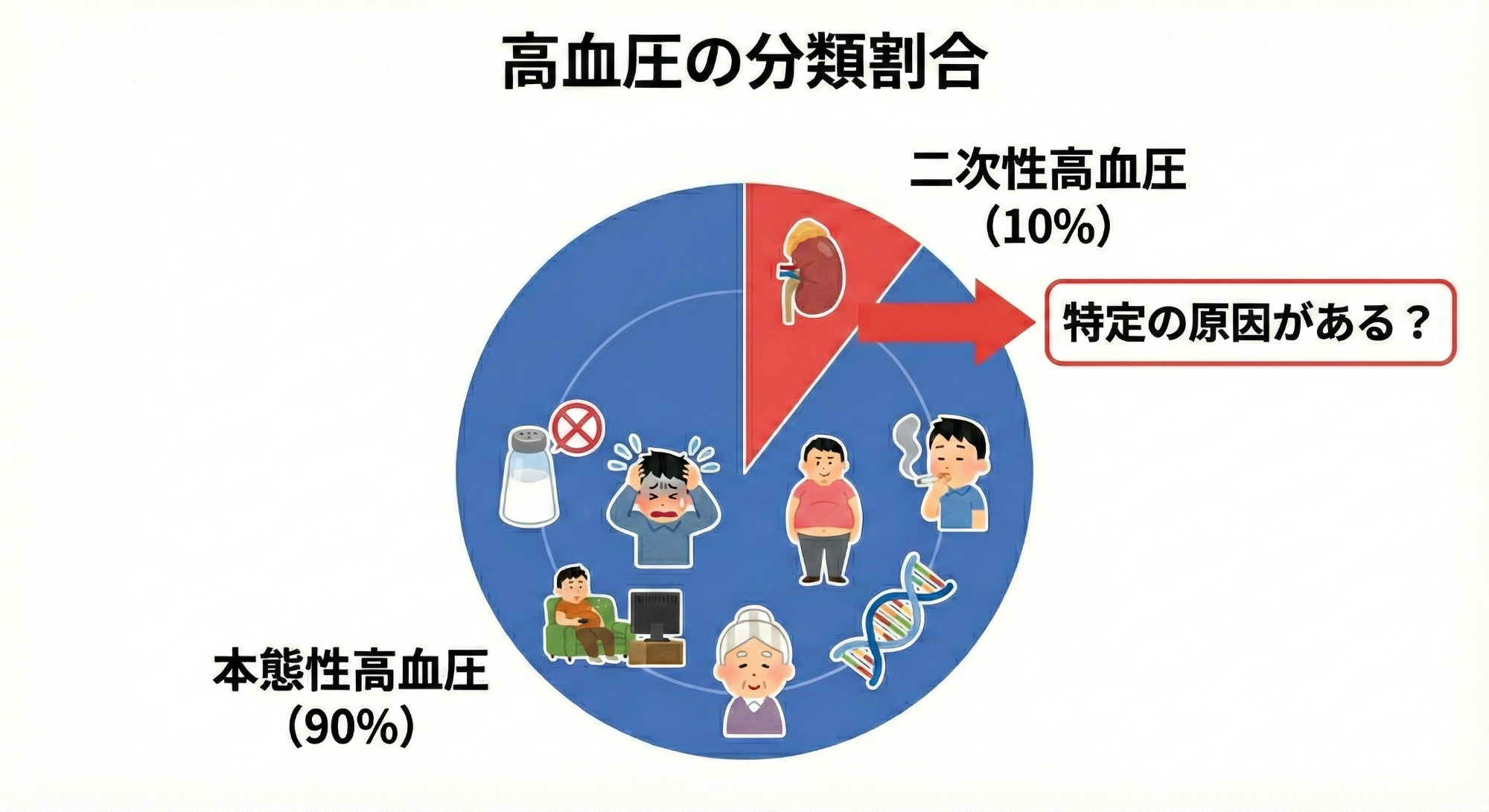
多くの方は遺伝や加齢、生活習慣などの複雑な要因で発症する高血圧症(本態性高血圧症)です。一方で単一の病態で生じる高血圧(二次性高血圧症)が5-10%存在するといわれています。本態性の治療は内服薬や生活習慣改善など対症療法ですが、二次性は要因を取り除くことで高血圧が完治する可能性がある病態です。
<成人の方において二次性高血圧の原因となる主な病態>
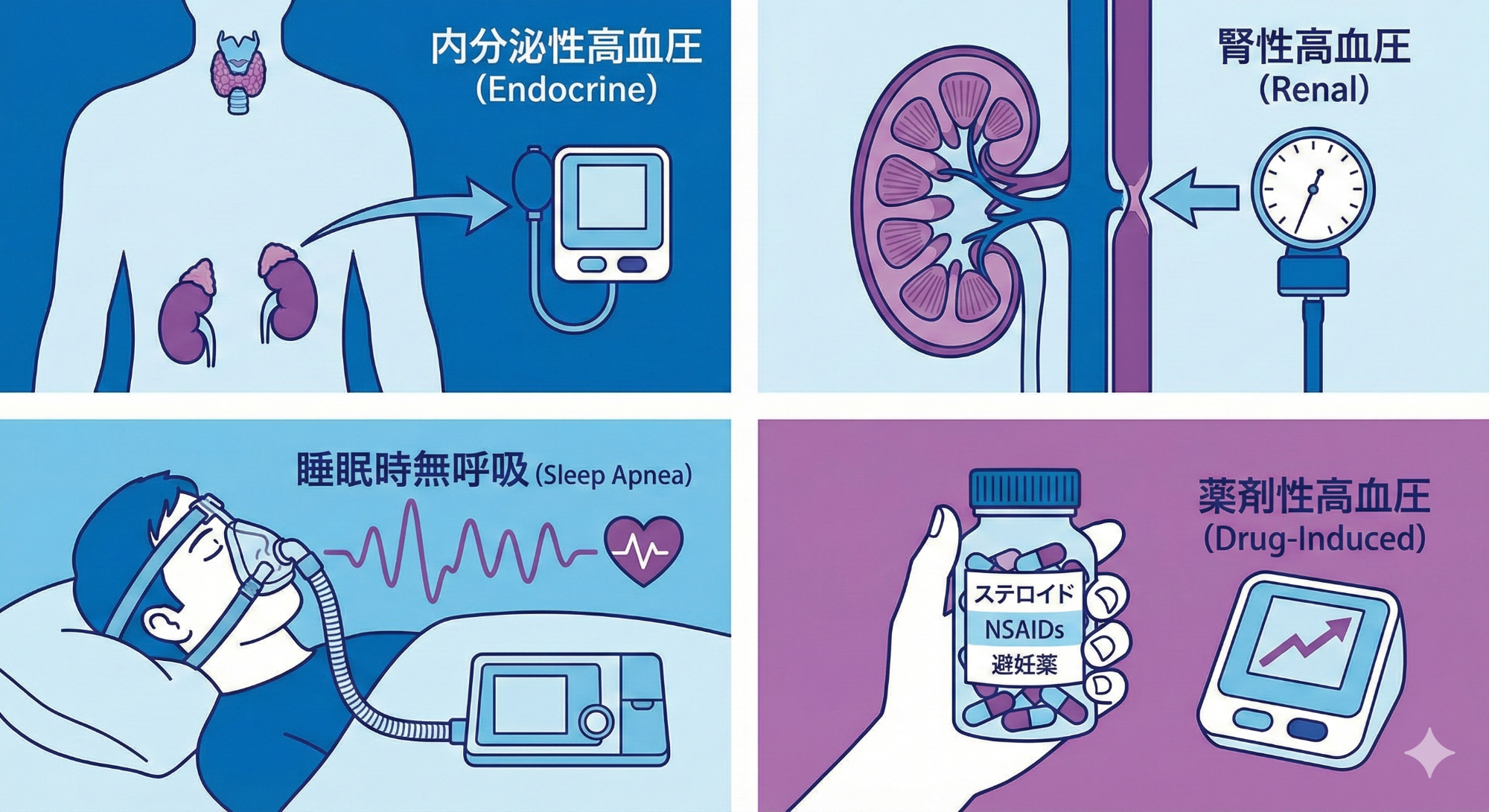
● 内分泌性:血圧に関与するホルモンが過剰に分泌される病態です。
● 腎性高血圧・腎血管性高血圧:尿蛋白を生じる腎疾患(腎炎)や腎臓の血管に狭窄があると血圧が上がりやすくなります。
● 睡眠時無呼吸症候群: 夜間の低酸素・交感神経の活性化によって治療抵抗性の高血圧を生じます。肥満のある患者さんに多いですが、慢性的な鼻閉やあごの小さい方にも生じている可能性があります。
● 薬剤性:内服中の薬剤による副作用をはじめ漢方・サプリメントも関与することがあります。
● 脳・中枢神経性:頸動脈の高度狭窄や脳の血圧を調節する部分の病変など
<二次性高血圧症が疑われる方>
当院では初めて高血圧を指摘された方に検索をお勧めしています。また、すでに指摘されている方でも、以下に該当する方には二次性高血圧の検査を強くお勧めしています。
●若年で高血圧と診断(特に30歳未満)
●60歳をすぎて急に血圧が高くなった
●3種類以上の降圧薬でも血圧が下がらない
●特定の症状(例:急激な体重増加、むくみ、動悸、多尿など)を伴う
<検査>
当院では血液検査、尿検査、心電図、超音波検査を行います。一律にすべての検査を行うわけではなく診察によって決定しますが、内分泌性高血圧症のうち原発性アルドステロン症は頻度も高く、問診や診察だけでは否定できないので了承の得られた方には実施しています。診断が難しいケースは総合病院に精査をお願いします。
<治療>
二次性高血圧症に対しては、その病態に対する治療を行います。例えば、腎炎であればその治療、内分泌性高血圧であれば腫瘍の切除や薬物治療、睡眠時無呼吸症候群であればCPAP療法(睡眠中に鼻から酸素、圧を送る治療)などが行われます。薬剤性であれば医療機関に情報提供し減量できるものがないか相談します。
特殊な高血圧症②:治療を急ぐ高血圧緊急症と切迫症
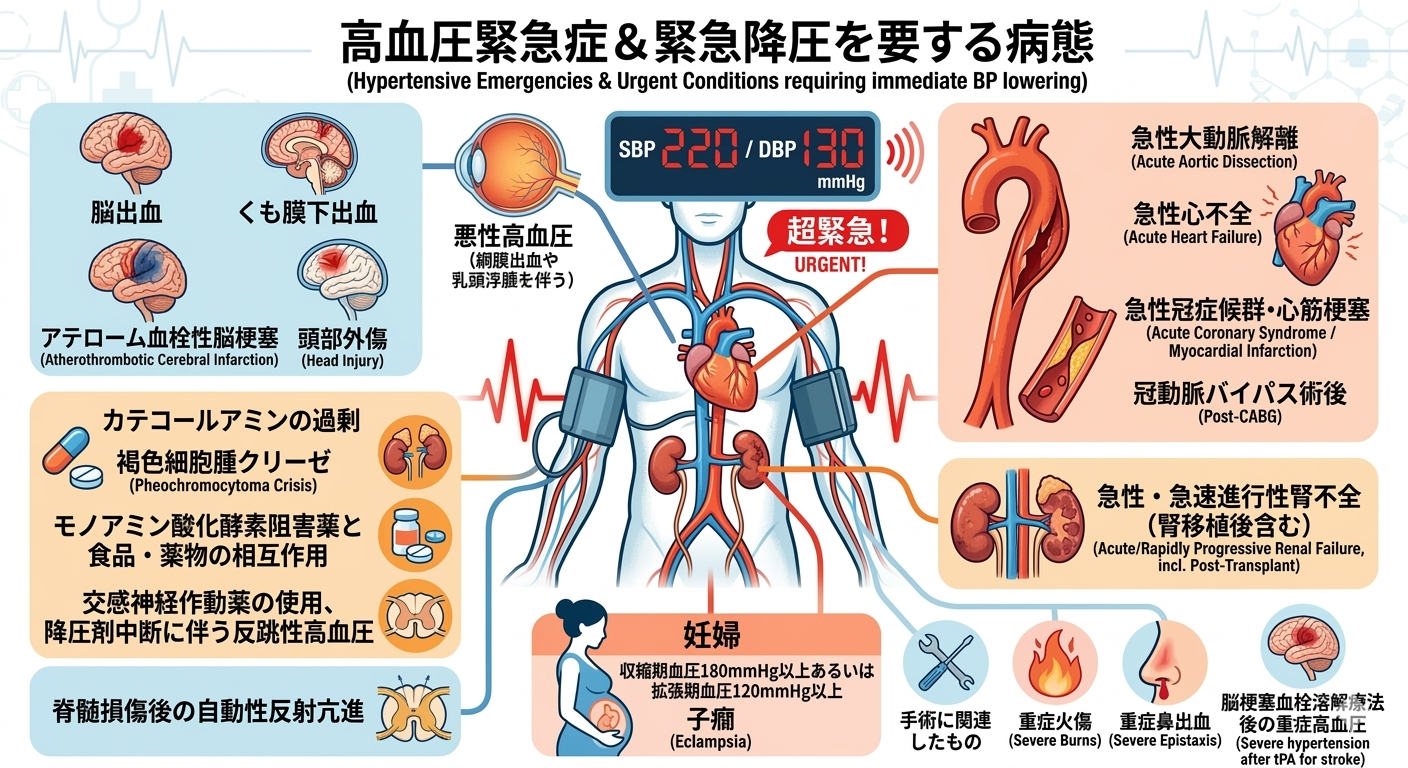
私たちは血圧が高いから最初から必ず降圧薬を処方するわけではありません。治療の選択肢を示し、患者さんの意向を尊重し方針を決定します。しかし例外的に緊急治療が必要な病態があります。高血圧緊急症・高血圧切迫症です1)。
高血圧緊急症(直ちに入院治療が必要):脳・心臓・腎臓などの重要な臓器に急性の臓器障害が生じ、進行している危険な状態です(図1参照)。
高血圧切迫症:急性の臓器障害は起きていないものの、血圧が収縮期180/拡張期120mmHg以上などの著しい高値を持続している病態です。とくに拡張期血圧が高いことがポイントです。
高血圧緊急症については、集中治療室での治療が必要なこともあります。第二次世界大戦中のフランクリン・ルーズベルト米大統領も多くの政治的決断やヤルタ会談出席などで多忙を極め、収縮期血圧が300mmHgにも達し終戦を前に脳出血で亡くなったといわれています。当時は薬もなかったためですが、有効な降圧薬のある現代においても東京科学大学の研究では、切迫症に対して緊急症では死亡のリスクが1.57倍になるといわれています2)。
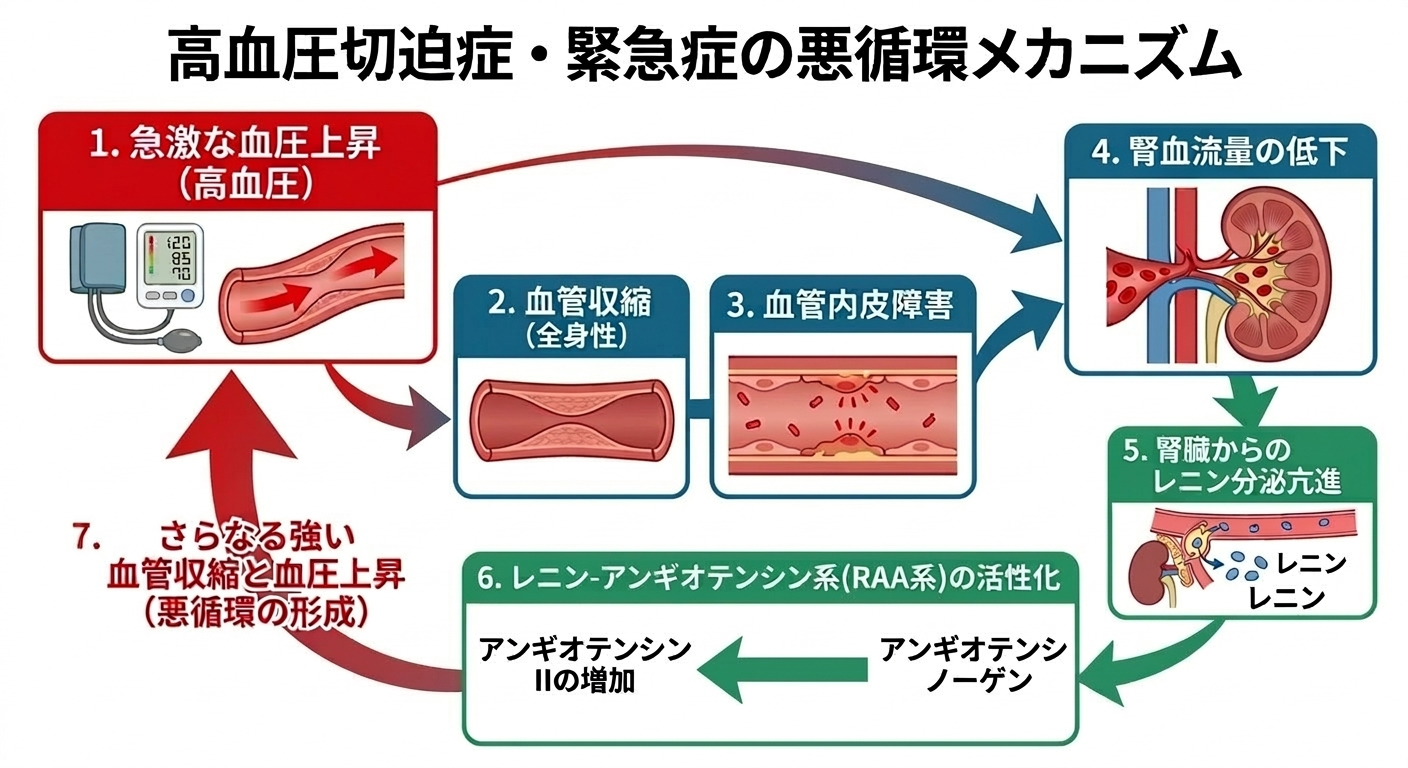
少し難しい話になりますが、この著しい血圧上昇には、昇圧ホルモン(レニンやアンギオテンシン)と腎臓が関わっています。腎臓は血圧をモニターするセンサーであると同時に、レニンや自律神経系を介して血圧を上昇させるエフェクターでもあります。
切迫症においては、血管収縮状態が持続し腎臓を含めた毛細血管の内皮細胞も障害を受けます。相対的な血流低下のため腎臓のセンサーは血圧が低下したと勘違いし、さらに昇圧ホルモンを増やす方向に働いて血管を収縮させ血圧を上げようとする悪循環に陥ります(図2参照)。現在では、レニンやアンギオテンシンを阻害する薬を適切な時期に使用することでこの悪循環を抑制することが可能です。実際に海外のデータでは5年生存率が、1977年以前の32.0%から、これらの薬剤が利用できるようになった1997~2006年では91.0%へと著しく改善しています3)。
高齢の方は脳出血や心不全を合併した緊急症で救急車で搬送される方が多く明らかに重症感があります。一方で切迫症の方は歩いて受診される若い方もおられます。もともと血圧が高めの30-50歳の方が、過労や不眠などのストレスを抱えたり、自己判断で血圧の薬を中断したりすることで発症するイメージです。これは私見ですが、若年者は高血圧のダメージに対して臓器の予備能力があり、ぎりぎりまで耐えることができてしまうためではないかと考えています。
若い方の切迫症であっても、安全な水準まで血圧が下がるのを見届けるために入院していただくのがベターですが働き盛りや家庭の事情で難しい場合は外来で治療を行うこともあります。血管拡張薬をベースに、先述のアンギオテンシン阻害薬などを小刻みに調整しながら適切な速度でコントロールします。循環器専門医や腎臓専門医、脳神経外科医など血圧管理に慣れた科の医師の腕の見せ所でもあり、細心の注意を払って調整します。
ここまで皆さんを必要以上に怖がらせてしまったかもしれません。実際には高血圧切迫症/緊急症を生じる方は稀です。お伝えしたいのは以下の2点です。
①検診などで指摘された160/90mmHg以上の高血圧を放置したり、血圧コントロール不良な状態で治療中断したりしないこと。
②万が一治療を中断してしまった場合でも時々は血圧を測ってみること。 特に過労や不眠が続いた場合、拡張期血圧が120mmHgを超えていないかどうか。
若い皆さんは残りの人生も長く、未来の社会にとっても必要な方々です。予測できるトラブルを回避するために、この特殊な病態について知っておいていただけたらと思います。
1)高血圧学会ガイドライン2025
2)Hypertension. 2023 Dec;80(12):2591-2600.
3)Am J Hypertens 22 : 1199-1204, 2009.
糖尿病
糖尿病:1型(まれ)と2型(大多数)はどう違うのですが?
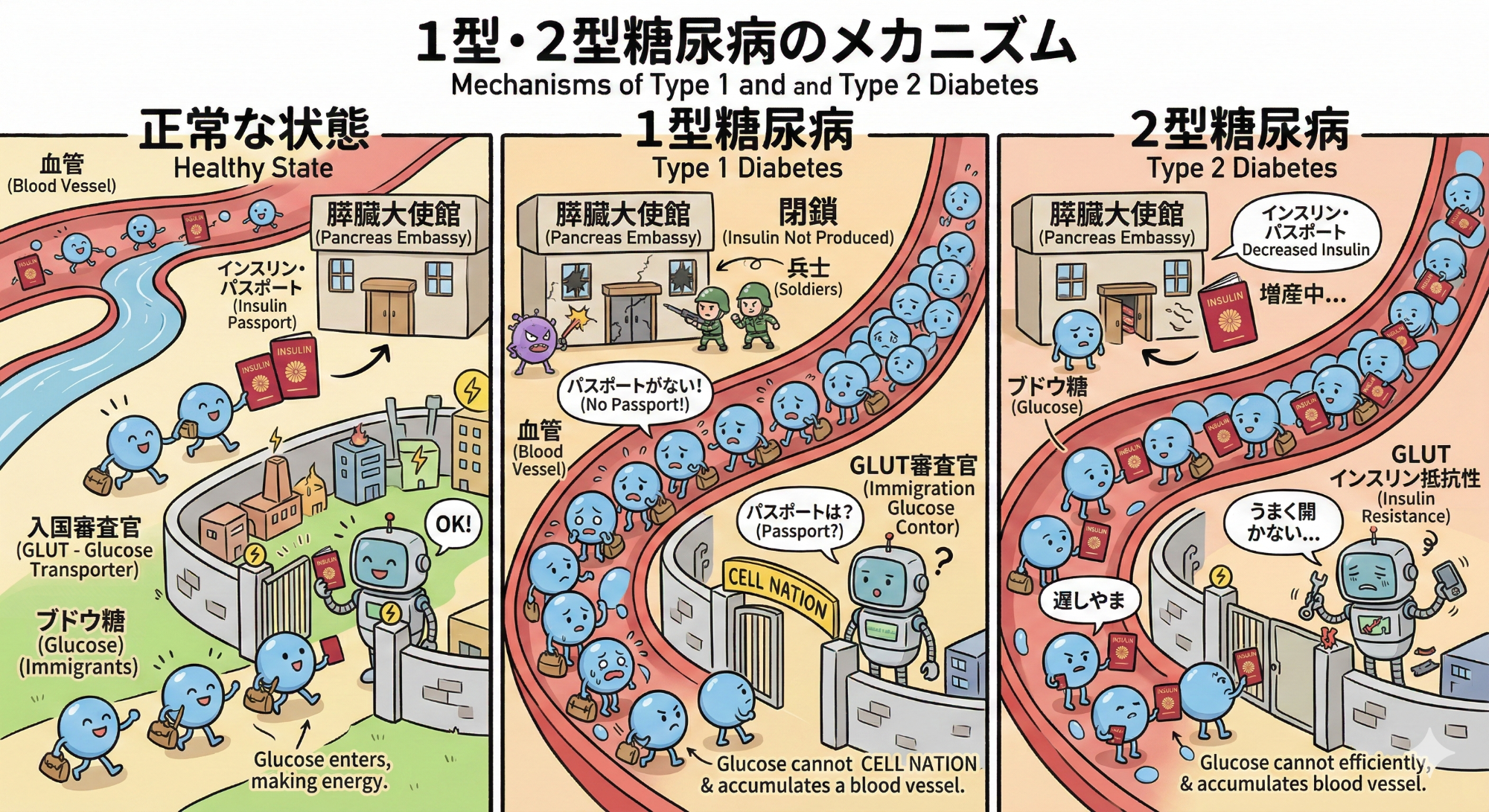
私たちが摂取した糖質はブドウ糖まで分解されエネルギーとして使われます。この糖代謝に関わるのは膵臓から分泌されるホルモンであるインスリンです。ブドウ糖が筋・脂肪などの末梢細胞で利用されるにはGLUT4というゲートを通ります。ここで必要なのがインスリンです。同時にインスリンはブドウ糖が血中に残りすぎないように調整してくれています。
糖尿病はインスリン絶対量の低下(1型糖尿病)、あるいはインスリンを受けとる細胞の反応が鈍くなる(2型糖尿病)ことで生じます。すなわちブドウ糖が細胞に取り込まれて血液中のブドウ糖濃度が適正に維持されるためには、インスリン~GLUT4が正常に機能することが重要です。例えるなら旅行者が入国するためには母国のパスポート発行~入国先の審査が正常に機能していることが必要で、ここに異常があると入国できない旅行者が滞ってしまうことになります。
慢性的な高血糖状態は、 長期的に細い血管の障害→末梢神経症、網膜症、腎症→感覚障害、失明、人工透析を招き日常生活の質を低下させます。さらに高血圧症や脂質異常症もあると、足の壊疽、狭心症、脳梗塞など命に係わる合併症を併発しやすくなります。
糖尿病を発症しやすい方/そうでない方、同じコントロールでも臓器合併症を起こしやすい方/そうでない方がおられ、個人の自己管理不足では片づけることのできない複雑な病態です。当院でも、1型糖尿病など管理が難しいケースは専門医の意見を伺いながら、標準治療を実践して参ります。
糖尿病:目標は合併症の防止、血糖コントロールはそのための手段です。
糖尿病治療において、血糖コントロールは手段であり、その目標は合併症を防ぎ健康な方と変わらない生活を守ることです。糖尿病の合併症には、大きく分けて「急性合併症」と「慢性合併症」の2つがあります。
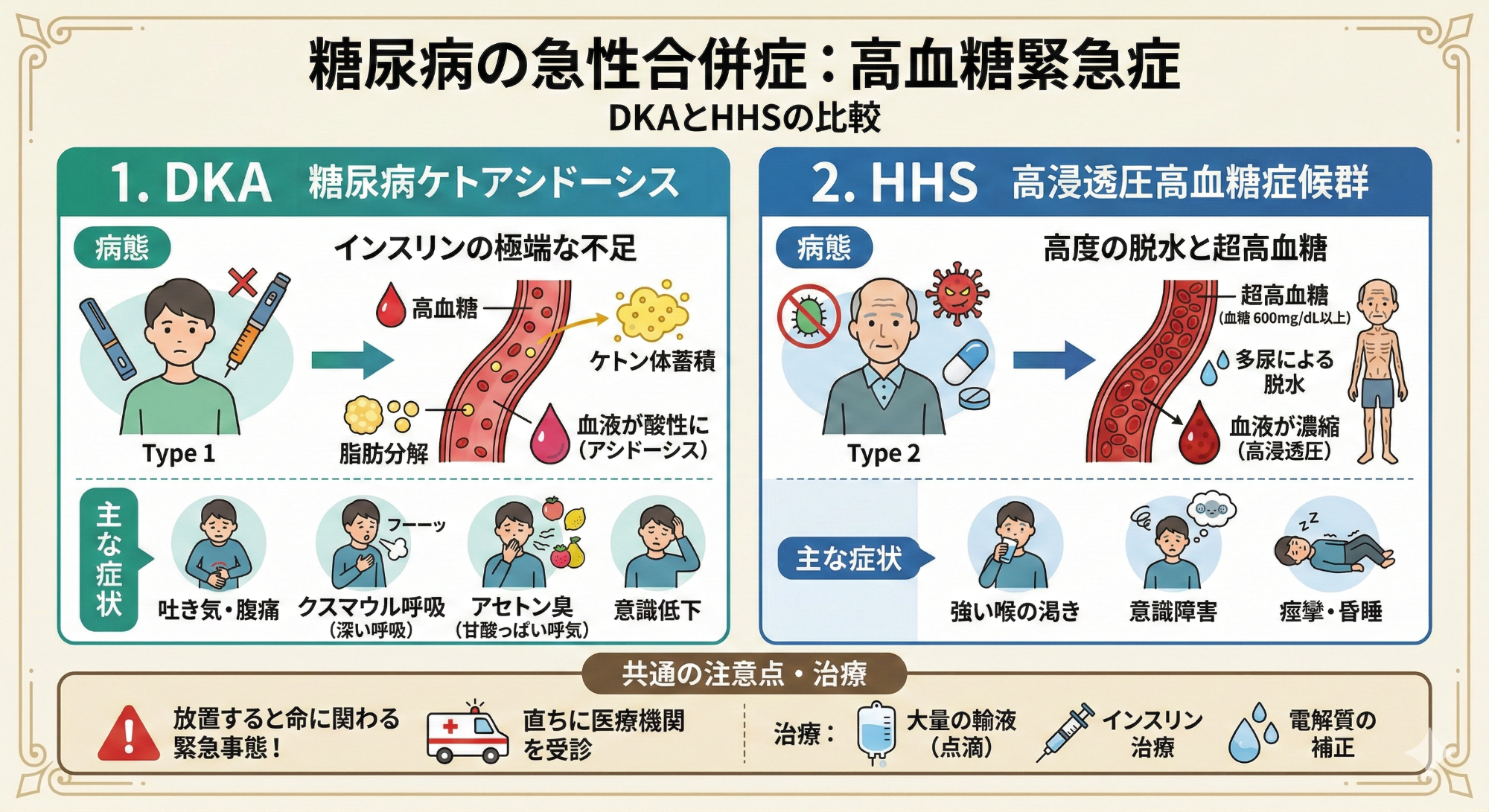
1. 急性合併症:高血糖による緊急症
一般に400mg/dLを超えるような極端な高血糖状態が続くことで代謝失調をきたし、急激に体調が悪化する緊急事態です(異常な喉の渇き、多尿、強い急激なだるさ、吐き気、腹痛)。風邪や感染症にかかって体調を崩した時や、清涼飲料水などを継続して大量に摂取した場合(ペットボトル症候群)などに起こりやすく、速やかな医療機関での治療が必要になります。
医療関係者以外は分けて覚える必要はありませんが、糖尿病ケトアシドーシス(DKA)、高浸透圧高血糖症候群(HHS)に分類されます。インスリン、大量の点滴による治療が必要でインスリンが発見される前はまさしく死に至る病態でした。現代であっても、昏睡や高度の脱水、電解質異常に対して適切な対応が遅れると、数日間で命に関わる危険な病態です。
また学生や研修医が初めて見ると、”インスリンでこれだけ劇的によくなるのか!”と薬剤治療の効果を実感できる病態です。
2.長期合併症:慢性の臓器障害
長い年月をかけて、全身の血管がダメージを受けることで起こります。大きく細い血管病変と中〜大血管病変に分けられ、それぞれ「しめじ」と「えのき」という言葉で覚えることができます(次項参照)。
近年は、ガイドラインの整備や自己血糖モニタリングシステム、安全性・効果とも優れた薬剤により、以前コントロールが難しかった方においても長期合併症を回避できる可能性が高くなっています。
健康診断で異常を指摘された際は、放置せずにお近くの医療機関にご相談ください。1型糖尿病などコントロールが難しいケースは糖尿病専門医への紹介をいたします。
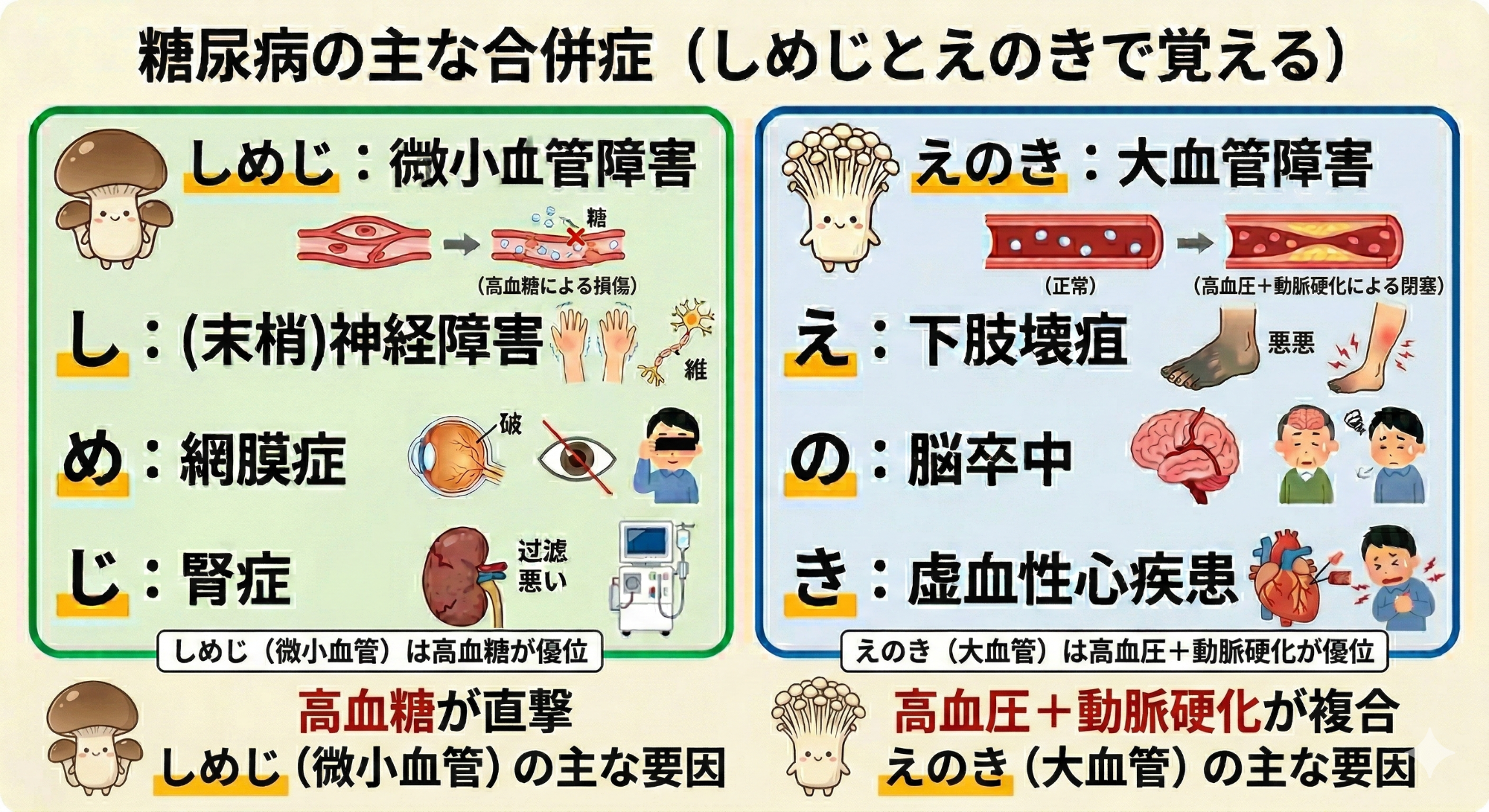
【しめじ】と【えのき】
【しめじ】細い血管の合併症:血糖管理が重要
主に高血糖が直接的な原因となって、毛細血管の障害が引き起こされる三大合併症です。直接命に関わる病態ではないのですが、失明や末期腎不全など、日常生活の質(QOL)に大きく影響します。
し:神経障害
手足のしびれや痛み、感覚が鈍くなるなどの症状から始まります。足の怪我に気づかず、重症化してしまうこともあります。自律神経の異常などで便秘や下痢などを繰り返すこともあります。
め:網膜症
目の眼底血管が傷つき、視力が低下します。進行すると失明に至る危険性もあります。
じ:腎症
腎臓の機能が低下します。初期は尿たんぱくが出現し、進行すると透析治療や腎移植が必要になります。
【えのき】太い血管の合併症 :より血圧・脂質管理が重要
高血糖だけでなく、糖尿病の方に合併しやすい高血圧や動脈硬化が複合的に絡み合うことで進行します。肉眼で見えるレベルの太い血管の合併症であり、命に関わる大きな病気に直結します。
え:(下肢)壊疽
とくに下肢の動脈病変により血流が悪化し、組織が壊死して下肢の切断や、全身に細菌が回る敗血症を引き起こす原因となります。
の:脳卒中
脳の血管が詰まる脳梗塞や、血管が破れる脳出血などにより、麻痺や後遺症が残ることがあります。
き:虚血性心疾患
心臓を栄養する冠動脈が狭くなったり詰まったりして起こる、狭心症や心筋梗塞です。
糖尿病:HbA1c(ヘモグロビンエーワンシー)だけでなく、アルブミン尿についてご存じですか?
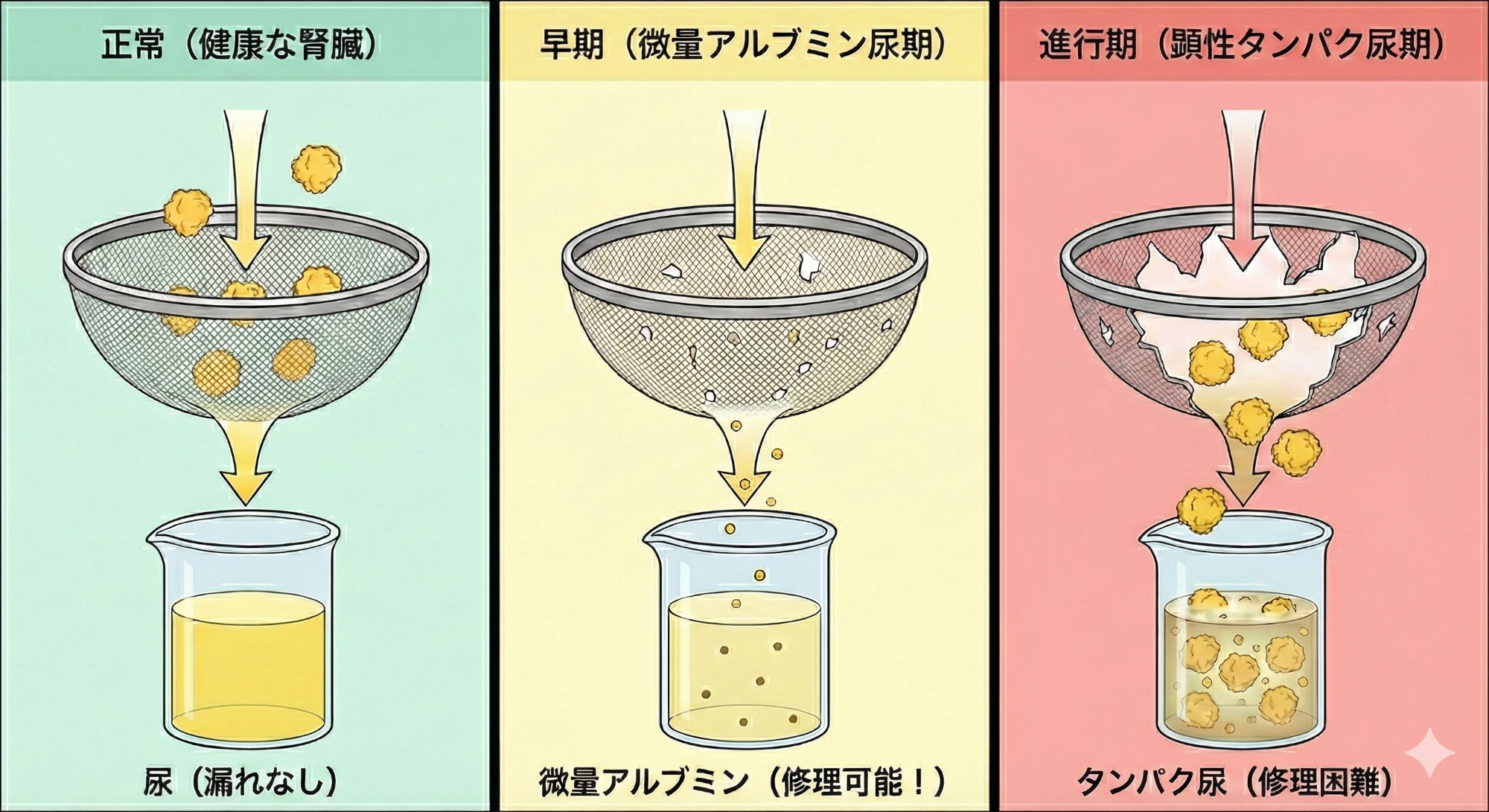
糖尿病と診断を受けている方に、年1回は受けてもらいたい検査があります。
腎臓は血液中の老廃物をろ過して尿を作る体のフィルターです。尿蛋白が長期にわたって陽性であることは、フィルターが痛んでいる状態であり、すでに腎臓のダメージが蓄積していることを示します。糖尿病患者さんにおいては、通常の尿検査では検出できない段階から腎症の進行を予測できる(微量)アルブミン尿が保険適応として認められています。
・アルブミン尿(+)のみ:フィルターに「小さなほころび」ができ始めた状態
・尿蛋白(+~+++): 目が粗くなり蛋白質が漏れ出ている状態
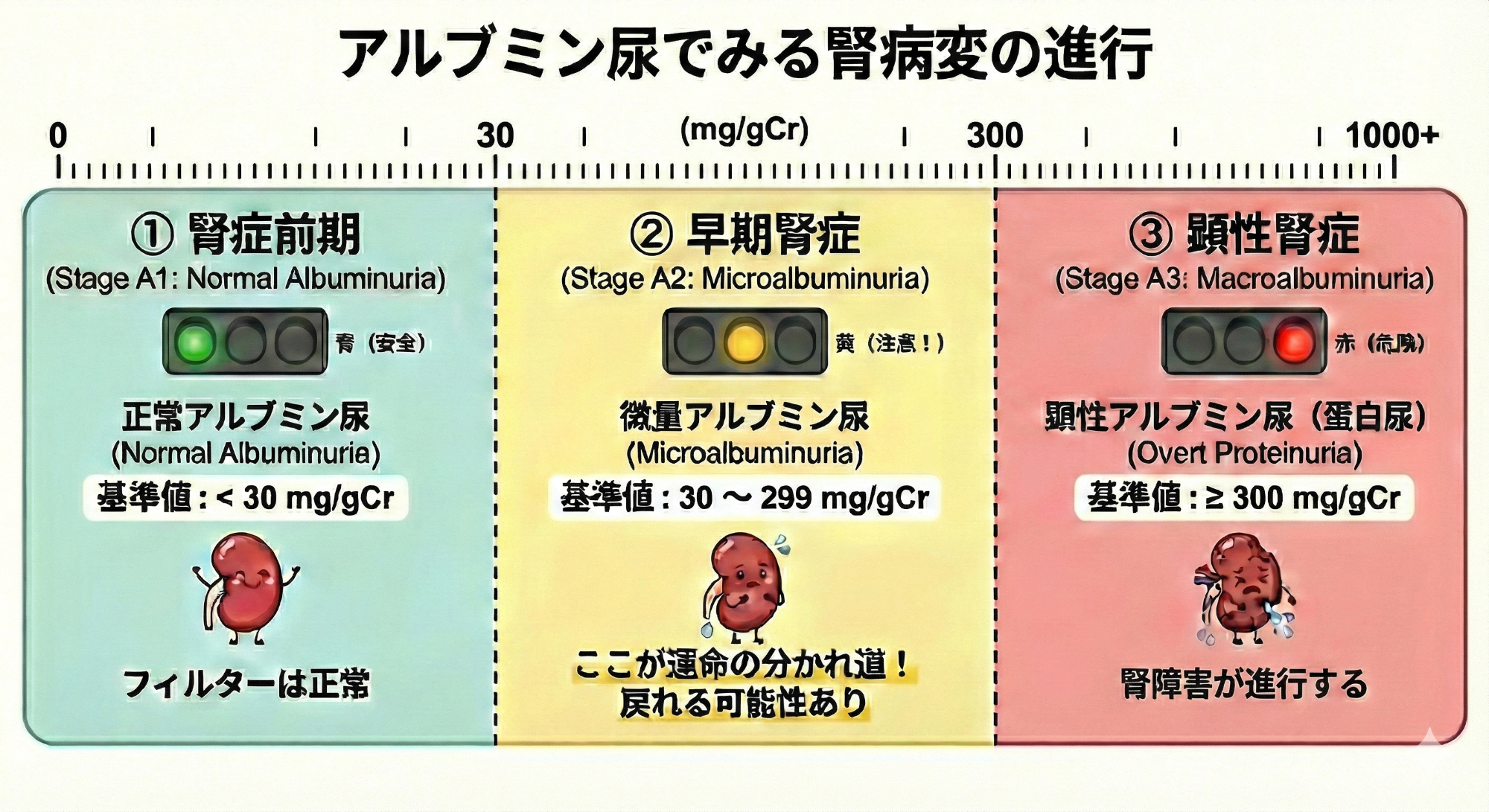
アルブミン尿の段階で見つけることができれば、薬物治療 (レニンアンギオテンシン阻害薬、SGLT2阻害薬、ミネラルコルチコイド受容体拮抗薬)によって進展を抑制することが可能です。
糖尿病と診断されており、明らかな尿蛋白が出ていない段階の方にのみ検査を実施できます(※)。ご自身が該当する場合は、定期的に検査を受け、HbA1cだけでなくアルブミン尿の数値をを知っておきましょう。
(※)なお諸外国では腎疾患であれば測定可能として利用されており、日本腎臓学会では糖尿病以外(高血圧、肥満、腎炎)でも保険適応にならないか申請を検討しているようです。
脂質異常症
脂質異常症

脂質異常症とは、中性脂肪やコレステロールなどの脂質代謝に異常がある状態です。高脂血症状態が続くと、血管壁に余分な脂がへばりつきます(動脈硬化プラーク)。プラークは、血液の流れを阻害し、細胞に栄養と酸素がいきわたることを邪魔します。その結果、狭心症や脳血管障害、下肢の血行障害など動脈硬化症をもたらします。プラークの突然の破綻は急激な血栓症を起こすため心臓の血管で生じると心筋梗塞、頸部の血管で生じると脳梗塞となります。
主に健診などで指摘されるケースは、中性脂肪とLDLコレステロールの異常が多いかもしれませません。いわゆる悪玉とされるLDLコレステロールは肝臓のコレステロール合成酵素の生まれつきの働きで差があり、痩せていても高い方がいらっしゃいます。中性脂肪に関しても生活習慣だけでは改善できないこともあります。その場合は薬剤による治療を行うことも必要です。
高LDLコレステロール血症について 一次予防と二次予防のちがい
尿酸代謝異常
高尿酸血症
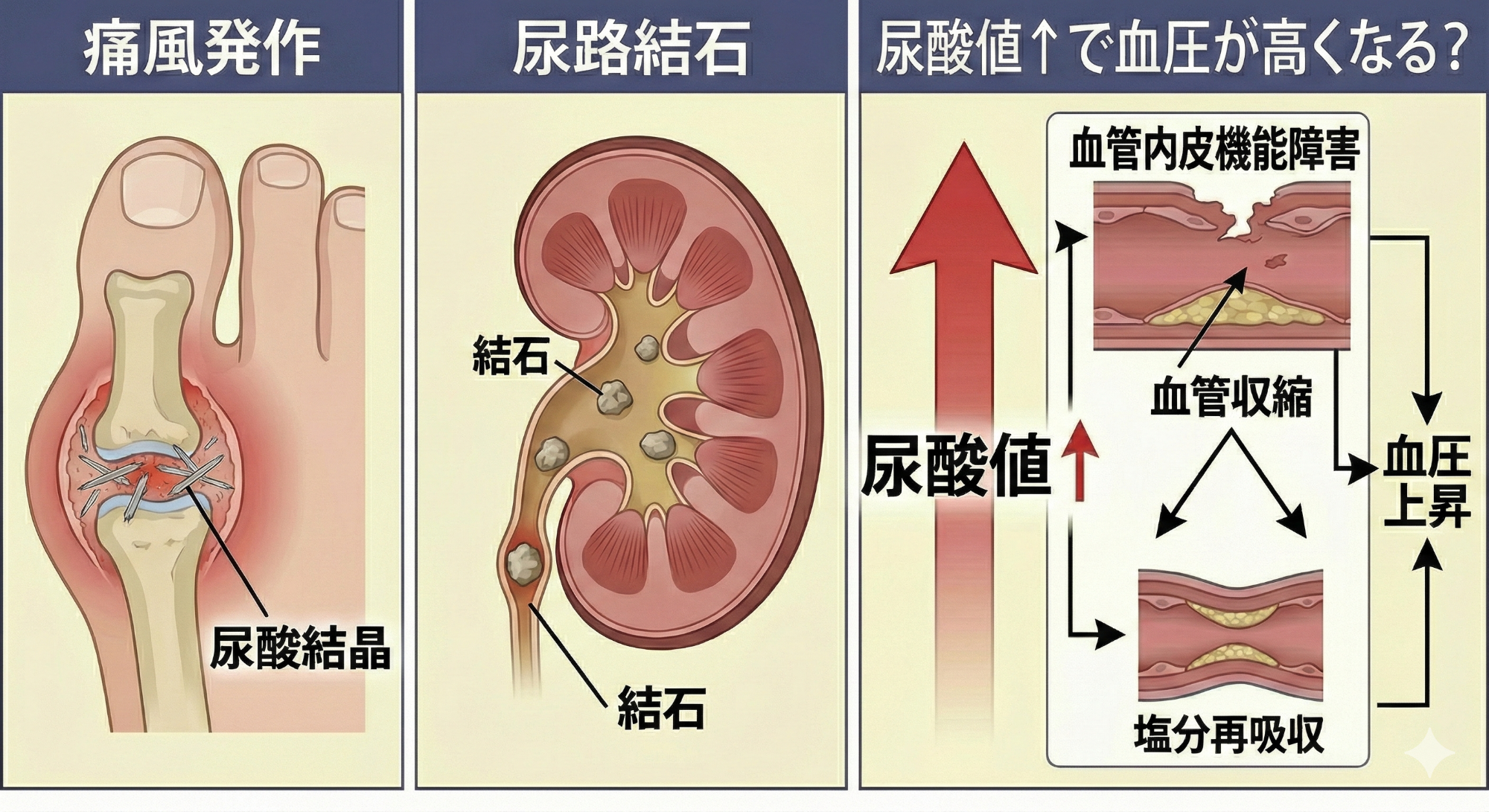
尿酸はDNAや、エネルギーを担うアデノシン3リン酸などの残りであり、抗酸化物質として働くことで、体内の活性酸素を処理する働きがあります。
一方で血液の尿酸値が高すぎると、結晶化して関節に沈着し痛風発作、尿路結石を生じることや、血管内皮障害を介した血圧上昇に寄与すると考えられています。一方で尿酸値が低すぎても抗酸化作用の低下から細胞ダメージが増加する可能性が指摘されています。
高尿酸血症は脂質異常症や糖尿病ほど、生命予後に直結するものではないとされていますが、尿酸値の変動が少なく適切な範囲(基準値:7.0mg/dL以下)に保たれることが望ましいと考えられています。
基本は食事療法や減量が大事になりますが、実際に痛風発作があるかないか、以下の病型のうちどれが優位かにより決定します
①産生過剰型 体内での尿酸合成が過剰なタイプ
②排泄低下型 排泄機能が低下しているタイプ
a 尿酸排泄低下型(腎臓からの排泄低下)
b 腎外排泄低下型(腸管からの排泄低下)
日本人は排泄低下優位の混合型が多いとされていますが、従来の②-aタイプの薬剤は副作用が多く、①の薬剤が主流でした。
近年は安全かつ②-a、-bに有効な新薬が使えるようになっていますので、タイプに会った治療を考えましょう。
(一般社団法人 日本痛風・核酸代謝学会編 高尿酸血症・痛風のガイドライン 第三版(2022))
MASLD(代謝機能障害関連脂肪性肝疾患) →消化器の病気参照
腎・尿路の病気
腎臓の症状① ”腎機能が低下していると指摘された”
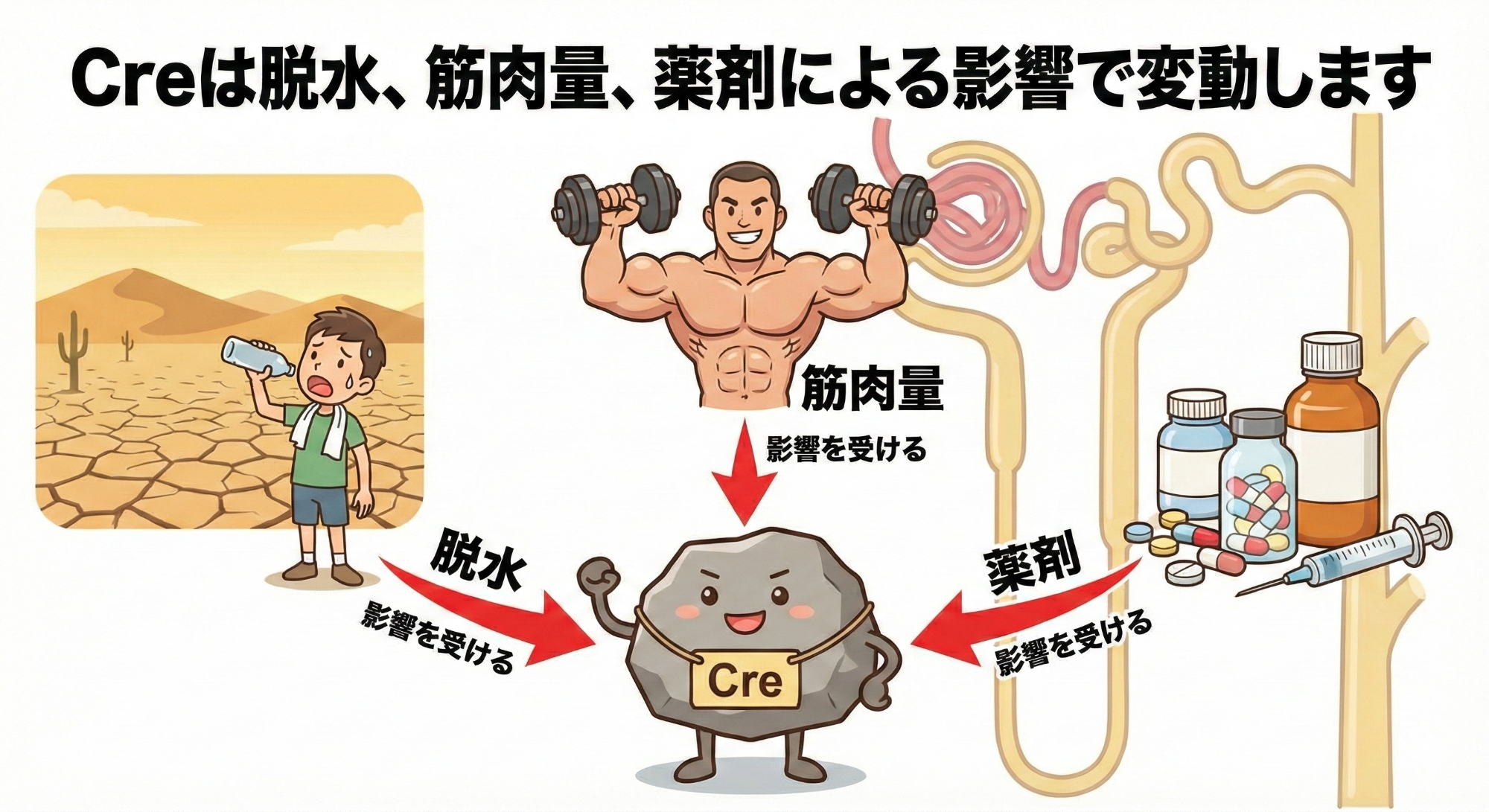
検診や他の医療機関で血液検査が行われ、クレアチニン(Cre)や、Creを基に算出されるeGFRの値が異常と判定されたケースです。なお、CreとeGFRは反比例のような関係であり、腎機能が低下するとCreは上昇し、eGFRは低下します。
血清Creは体液量、薬剤、筋肉量などの影響を受けやすいという性質があります。過去のデータと比較することが重要です。
また、腎機能は年齢とともに自然に低下しますが、そのスピードが「正常な加齢の範囲内」なのか、それとも「通常より早く悪化しているのか」を見極める必要があります。
①見かけ上腎機能が低下している場合
- 暑い時期の健診で、前日から絶食や飲水を控えていた(脱水により濃縮)
- 前日に激しいトレーニングをしていた(筋肉が壊れることでCre↑)
- 薬剤による影響(Creの尿からの排泄を低下させる薬剤)

当院やお近くの腎臓専門医にご相談ください。この場合、しっかり水分を摂取して、受診時に尿が取れるようにして来ていただくとスムーズです。
腎臓の症状② ”検尿検査で異常を指摘された”

尿検査で異常を指摘されたら、次のステップの検査は?
健康診断や日常診療では、試薬を含む検査用紙を使って尿潜血・尿蛋白の検査を行います。低コスト・短時間で実施できますが結果は(-、+-、1+、2+、3+)という大まかな判定結果となります。スクリーニング(健康な人の中から異常をひっかける)には優れていますが、個別の患者さんの細かい増減の経過を追うのに適した指標ではありません。また偽陽性(過大評価)、偽陰性(過小評価)の頻度も高い検査です。
このため腎臓内科・泌尿器科で行う二次精査としては尿沈渣、糸球体蛋白・尿細管蛋白の定量検査を行います。
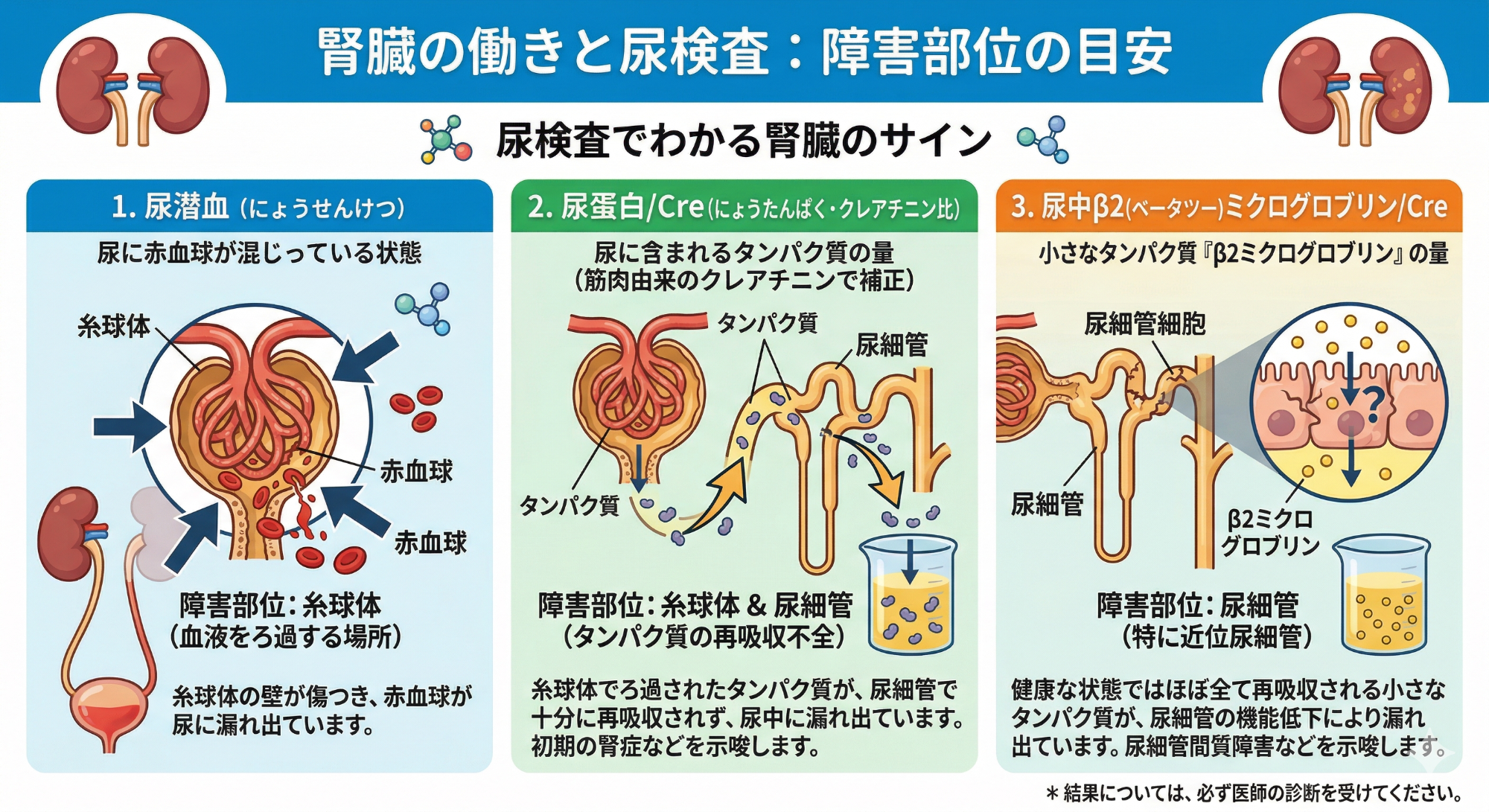
尿沈渣(基準値1-4/HPF)
顕微鏡で赤血球や白血球、円柱(細胞成分などの集まり)の有無を確認します。1-4/HPF は拡大視野に1-4個以下の赤血球を認めるという意味で、5-9、10-19,20-49/HPF…と判定されます。膀胱炎などでも上昇します。50/HPF~と多い場合は尿路結石発症時、高齢者で尿路がんも考えます。
尿蛋白/尿クレアチニン(基準値150mg/gCre 以下)
糸球体腎炎、糖尿病などで生じる糸球体由来の尿蛋白を測定します。そのときの尿の濃さによって尿蛋白量は変動しますので尿中のクレアチニンで割って補正評価をします。尿蛋白が多いほど腎不全のリスクは高まり、低下させることで腎機能低下を抑制することが可能と考えられています。再現性をもって1000mg/gCreを超える場合にはできるだけ早い段階で病院で腎臓の組織を採取する検査(腎生検)が必要です。
尿中β2ミクログロブリン/尿Cre (基準値150μg/gCre 以下)
糸球体の障害に比べると頻度は少ないですが、尿細管・間質が障害される尿細管間質性腎炎や特定の遺伝病の方で上昇します。健診項目にはなく見逃されやすいので当院では念のため確認しています。また、原因に係わらず腎機能の低下が進行した場合には上昇しますので解釈に注意が必要です。
これらの3項目が問題なければ、とりあえず一安心と考えていただくことができます。
尿潜血や尿蛋白を複数回指摘されている場合にはご相談下さい。
慢性腎臓病(CKD:Chronic kidney Disease)
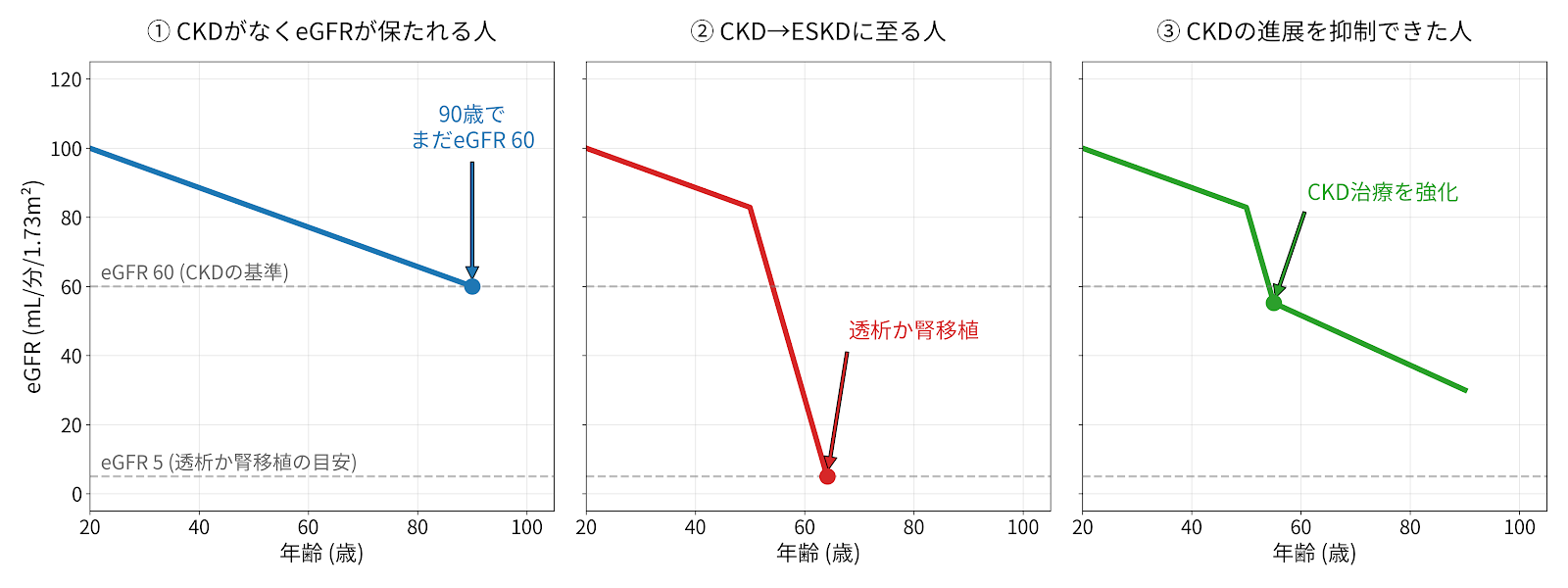
慢性腎臓病(CKD)は、以下のいずれかまたは両方が続く状態を指します。
〇尿検査や血液検査などで、腎臓の障害が明らかである(とくに尿蛋白)
〇推定糸球体濾過量(eGFR)が 60 mL/分/1.73㎡ 未満である
CKDという言葉に込められた意味
2002年以前は腎機能低下や慢性腎不全と呼ばれていました。腎不全では進行してしまった印象を与えることから、早期から意識してもらうことを目的にCKDとキャッチ―な(?)呼び名が使われるようになりました。進行すると人工透析や腎移植が必要となる末期腎不全(ESKD)のみならず、CKDのある方には心筋梗塞・脳卒中などのリスクが高いという点も重要で、危険因子をまとめて意識してもらいましょうという意味合いもあります。
高齢社会とともにCKDは増加しました
フィルターが劣化するとエアコンも働きが落ちてしまいます。腎臓は生まれてから働き続けている尿を濾過するフィルターであり、その働きが落ちてしまった方がCKDになります。現代の医学では腎組織をフィルターのように修理することが難しいのが現状です。超高齢社会にとなったことも拍車をかけ、軽症を含めると日本人の8人に1人がCKDに該当すると言われています。
CKD=必ず透析や腎移植になる、ではありません
日本人口の割合からはCKDの方は8人に1人に対してESKDに至る方は367人に1人ですので、すべてのCKDの方がESKDになるわけではありません。eGFRは、20〜30歳代(80〜90 mL/分/1.73㎡)をピークに、健康な方でも加齢とともに年間およそ -0.3 mL/分/1.73㎡ずつ自然に低下していきます。仮に人間の寿命が300年あれば、誰もが加齢だけでeGFRがゼロに近づきESKDになってしまいます。しかし実際には、そこまで人間の寿命は長くありません。ESKDに至ってしまう状態は、一言でいえば”個体の寿命を迎えるよりも先に、腎臓の臓器寿命が尽きてしまう”といえます。
CKDを進行させる要因
いかに腎臓をいたわり100年持たせるかということが重要です。現在の医療水準である程度修正可能な要因そうでない要因があります。
〇ある程度修正が可能な因子:
腎炎(糸球体性、尿細管性間質性)、腎症・ネフローゼ、肥満・メタボリックシンドローム、糖尿病、高血圧、腎臓毒性薬剤の長期使用、ミネラル異常(低カリウム血症や高カルシウム血症)、両側水腎症など
〇修正が難しい因子
加齢、先天性、遺伝的素因、2つある腎臓が1つしかない、低出生体重(生まれつき腎臓の組織が少ない)、過去の急性腎障害(急性腎不全)の既往、など
修正が可能な因子について適切に介入していくことが内科医、泌尿器科医の仕事です。
腎臓病(CKDを含む)の治療の原則
健康診断でも尿蛋白や血圧は必須項目であり、国を挙げて対策に取り組んでいます。
長期目標:ESKD(透析や腎移植)と心血管イベントを減らす
短期指標:尿蛋白量を減少させる・eGFRの低下スピードを緩やかにする
治療手段:大きく分けて以下の2つのアプローチで治療を行います。
①原因へのアプローチ
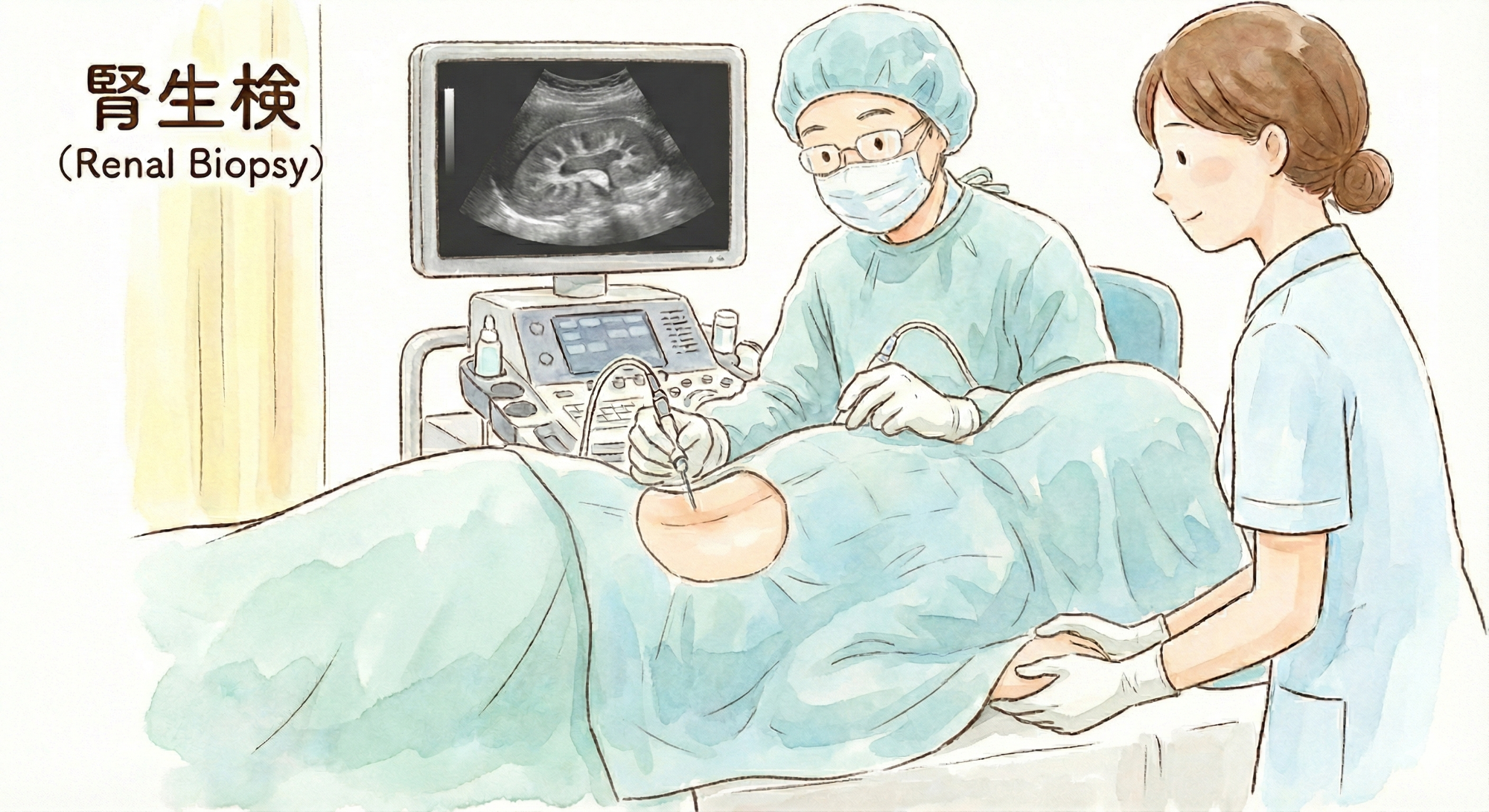
検尿異常が続く場合、総合病院での腎生検(入院して腎臓の組織を一部採取)をおすすめすることがあります。慢性腎炎や膠原病・血液疾患などが原因と診断できれば、それぞれに対する治療で寛解状態に維持できることができます。しかし、長時間無治療で腎臓が小さく硬くなってしまってからでは、検査に伴う出血リスクが高くなる上、治療効果も乏しくなりハイリスク・ローリターンな検査になってしまいます。医師から腎生検を勧められた場合には検討してもらいたいですが、腎生検は4-5日の入院を要し、検査による出血合併症も得る手技ですので、仕事、進学や出産育児などライフイベントと緊急性を吟味してタイミングを計ることが重要です。
② 増悪因子へのアプローチ
腎臓の正常組織は成人以降は新しくは増えず再生はしませんので、腎臓が悪化する過程を抑えるための治療です。
厳格な血圧管理:尿たんぱく陽性の方は高齢であっても原則として130/80mmHg、できれば120/80mmHgを目指します。
肥満を避ける:腎臓が処理すべき仕事量が増え、フィルター機能が傷んでしまいますので腎臓のサイズに合った形でダウンサイジングが望まれます。
適正なボリューム管理:食塩過剰摂取に伴う体液過剰も同様で、腎臓の仕事量を軽減する必要があります。減塩や、利尿薬などを用いての管理が必要です。逆に慢性的な脱水状態にさらされることも腎臓によくありません。
食事療法:血圧が高いケースにおいては減塩食が原則となります。たんぱく制限食は過去は主流でしたが向いている方と向いていない方がいますので現在は一律な指導は行われていません。専門医、管理栄養士の指導を受けましょう。
その他:血管への動脈硬化ダメージとなる喫煙は避けるべきです。高LDLコレステロール血症の治療薬であるスタチン製剤はコレステロールを下げるだけではなく慢性炎症を抑制し血管を保護する働きがあり推奨されています。腎毒性のある薬剤の見直しも必要です。
ガイドライン推奨薬によるCKD 薬物治療
1998年以前にはCKDに有効な薬剤はACE阻害薬しかありませんでした。なお、当時仙台社会保険中央病院の故・田熊淑男先生が1985年に糖尿病による腎障害に有効であることを初めてNew England journalに報告されたそうです。
その時代のCKDの患者さんは厳しいたんぱく質制限食を頑張って、だめなら人工透析という時代でした。しかし近年は複数のガイドライン推奨薬が登場し、若い患者さんの腎炎治療の効果も高くなり、腎機能(eGFR)が長く維持できるようになっています。
CKDに加えてどのような病態があるかで治療薬の組み立ても変わります。ドラゴンクエストやポケットモンスターなどのゲームで相手の弱点を突いて攻撃するようなものです。
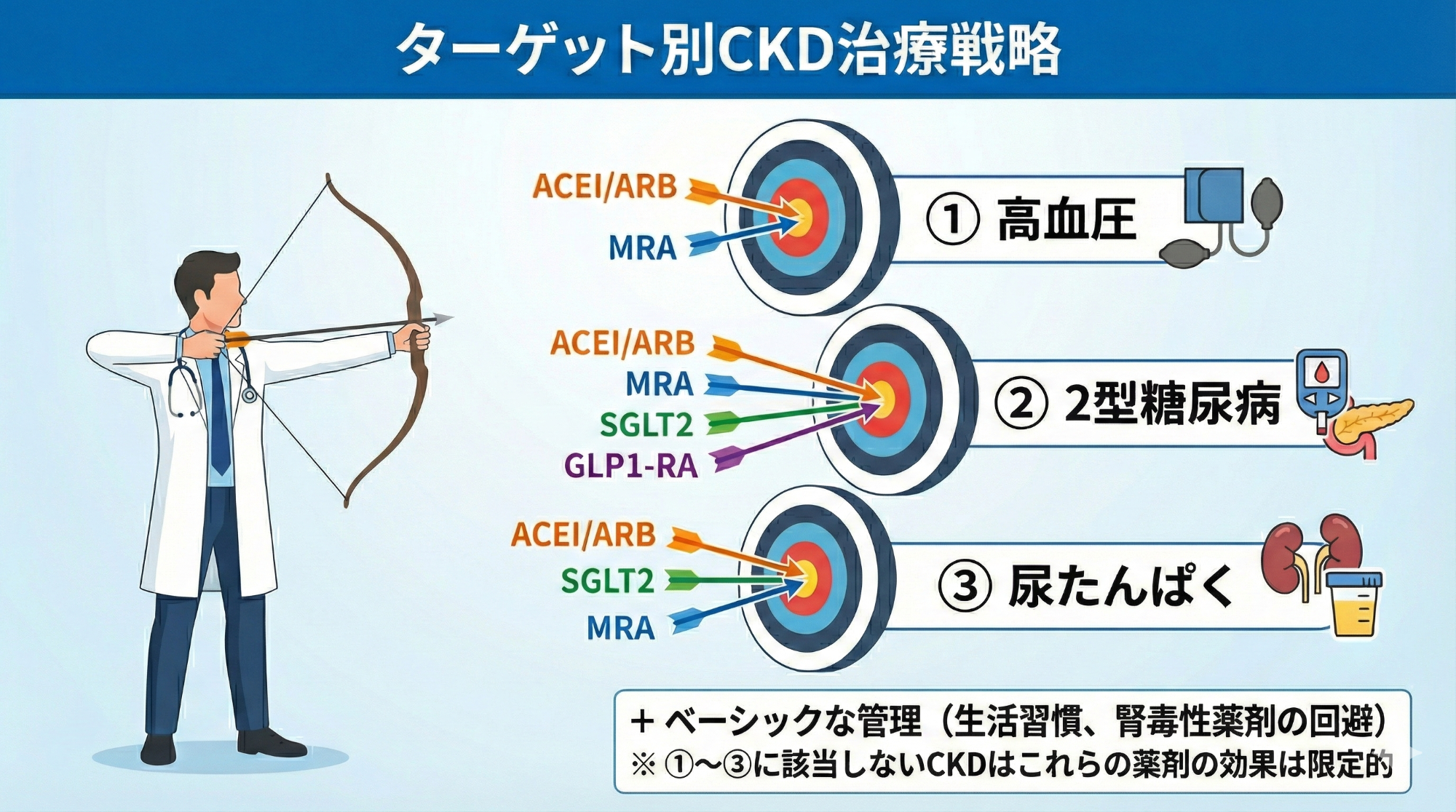
現在主に5種類の薬剤に有効なデータがあります。
ACE阻害薬:ACEi、アンギオテンシン受容体拮抗薬:ARB 、ミネラルコルチコイド受容体拮抗薬:MRA、SGLT2阻害薬:SGLT2i、GLP1受容体作動薬:GLP1-RA
①血圧の高いCKD
→ACEI/ARB、MRA
②2型糖尿病(とくに肥満合併)のあるCKD
→SGLT2i、MRA・GLP1-RAの一部
③尿たんぱく陽性のCKD
→ACEI/ARB、MRA、SGLT2i
①~③いずれにも当てはまらない方は薬剤の効果が限定的です。幸い①~③いずれも該当しないタイプのCKDの方は遺伝性疾患などは除いて進行がゆっくりなことが多く、予後は良好な(=あまりCKDが進行しない)ケースが多いです。
特に③については、検診で尿蛋白陽性を指摘されていても受診できていない方や、採血は受けていても検尿は久しく行っていない方がいらっしゃる可能性があります。これらの期待できる治療の適応対象であった場合に治療のタイミングを逸することは大きな損失です。かかりつけの先生やお近くの腎臓専門医と相談してみてください。
下部尿路症状(頻尿、尿が出にくい、膀胱炎)
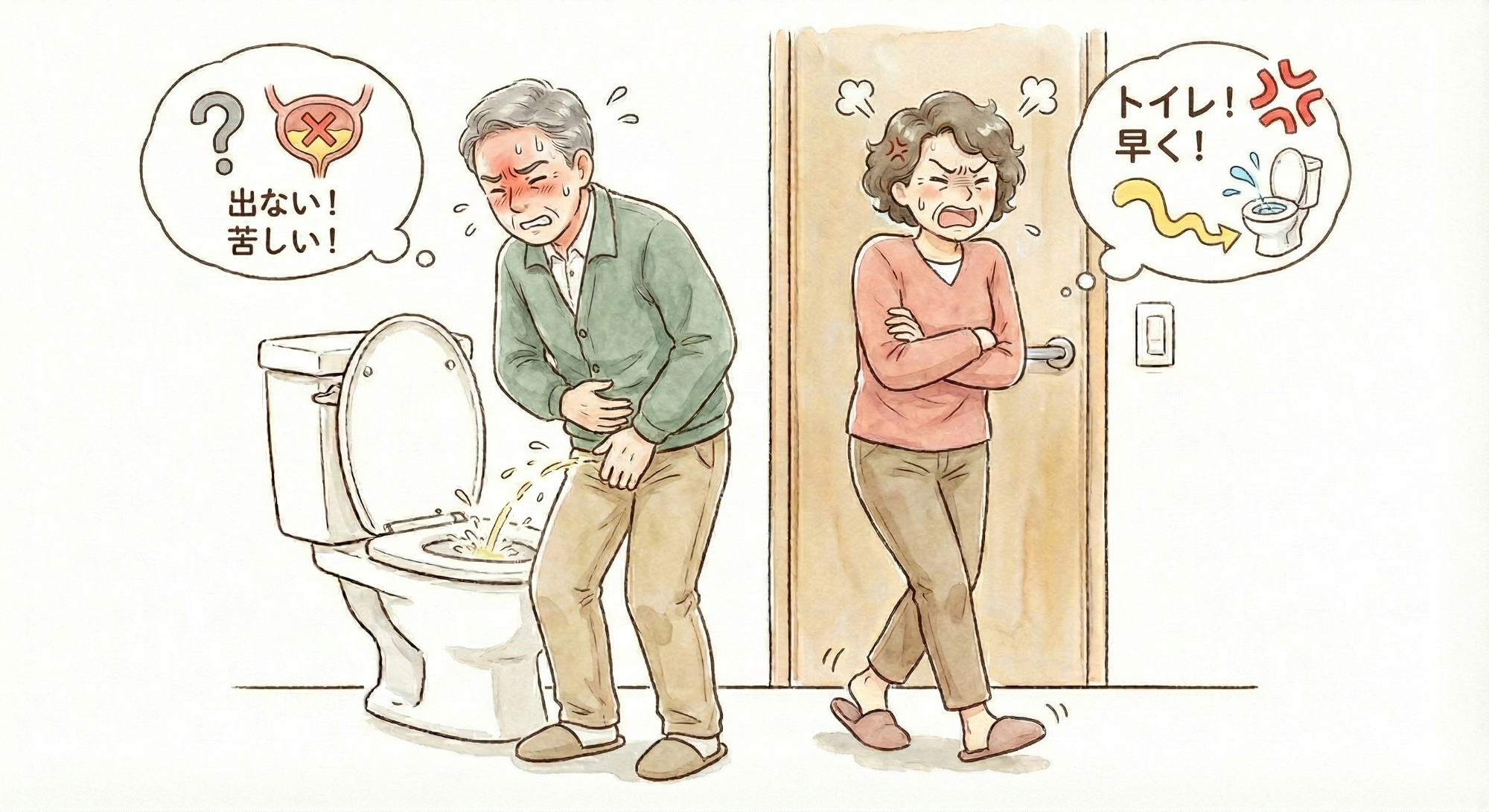
年齢を重ねるとともに、下部尿路症状に悩む方が増えます。
女性は過活動膀胱(頻尿)や膀胱炎を繰り返すことが増えてきます。
男性はやや複雑で前立腺肥大症をベースとして、夜間頻尿や逆に尿閉(尿が出にくくなる)などのトラブルを生じやすくなります。また、男性特有の感染症として前立腺に細菌感染症を生じる急性前立腺炎を発症する方もいます。直接生命に影響することはありませんが、夜間不眠など日常生活の質を下げてしまい、重症度の高い方は自己導尿や尿道カテーテルが常時必要になるかたもいらっしゃいます。
基本的には泌尿器科の守備範囲でありますが、エコー検査なども参考にして、可能な初期治療は行っています。気になる方は遠慮なくご相談ください。対応が難しいケースは専門である泌尿器科への紹介を行います。
消化器の病気
消化器疾患(腹痛、嘔吐下痢、便秘、不快感、下血)

MASLD(マッスルディ、マスルド):リスクの高い脂肪肝でないか知っておきましょう
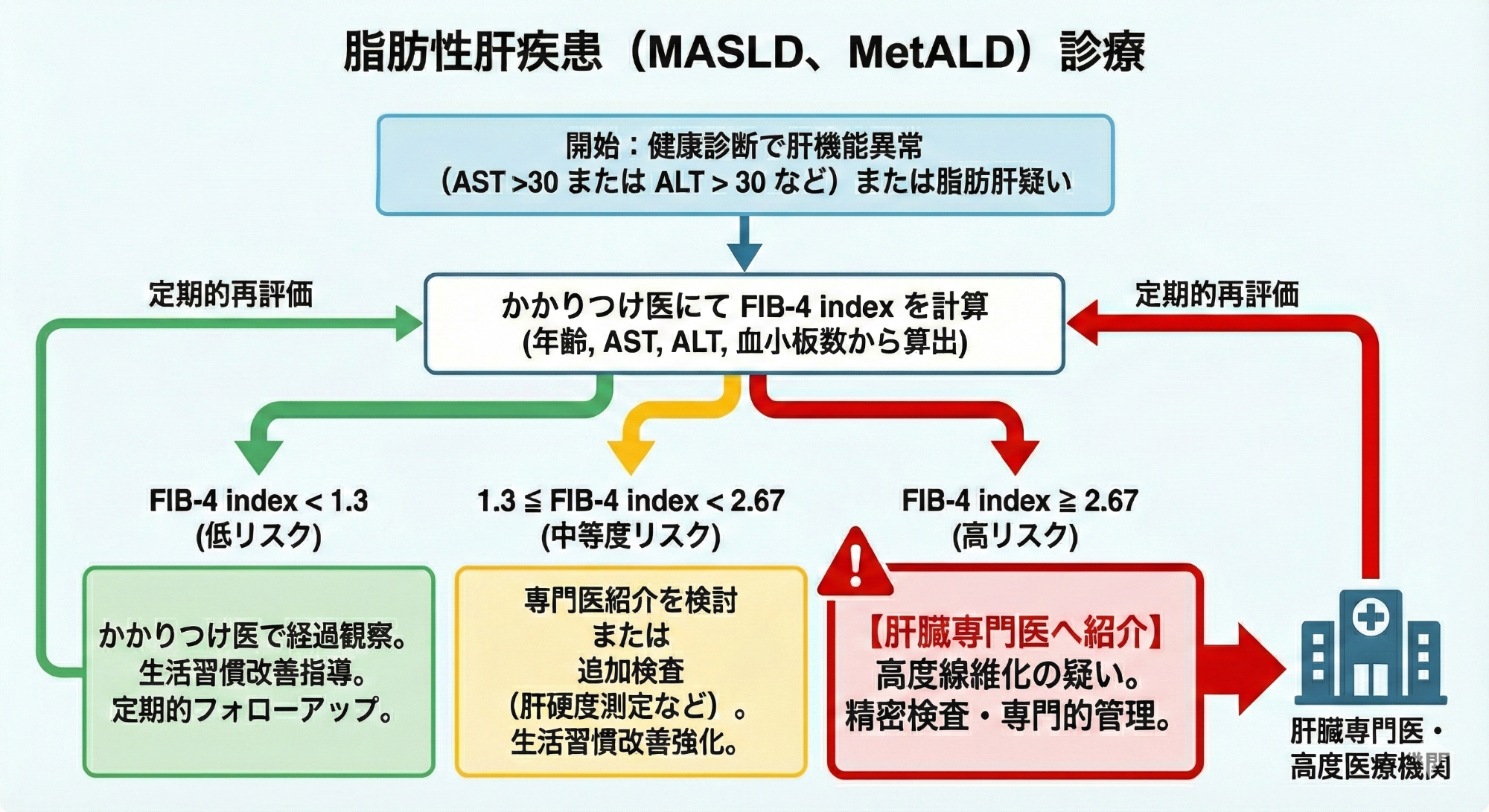
Hepatol Res. 2021 Oct;51(10):1013-102ここに文章を入力してください
循環器の病気
心不全:安定した時期も油断せず管理しましょう

心臓は全身に血液を送り出すポンプで最も重要な臓器です。何らかの原因によりこのポンプの働きが弱まり、全身に十分な血液を送り出せなくなってしまった状態のことを心不全といいます。症状としては肺に水が溜まって息苦しくなったり、全身への心拍出が保てなくなる循環不全などがあります。適切に対処しないと命に係わる病態です。
心不全は急性(新規発症)、慢性(既知)で分けられます。慢性心不全では長期間にわたり心臓に一定の負担がかかる間に体が慣れて何とか日常生活が過ごせている時期があり、代償性心不全といいます。しかし、この安定した状態から急激にバランスが崩れて症状が悪化することがあり、これを急性非代償性心不全や急性増悪(ぞうあく:重箱読みですね)と呼びます 。なお、字面がよく似ていますが憎悪(ぞうお)ではありません。増悪時には激烈な症状がおこるため、病院での入院治療が必要になります。
心不全は、心基礎疾患があることを背景として生じます。例えば虚血性心疾患、弁膜症、不整脈、心筋症といった病気です。
比較的若い患者さんで入院が必要になる方は、急性の心筋梗塞や高度の心機能低下など心臓疾患自体が重篤であることが多いといえます。緊急性も高く待ったなしの病態です。一方で高齢の方で長期間の高血圧にさらされた高血圧性心疾患の方では、普段は心臓はそこまで悪くない(=超音波検査で心臓の収縮能力は保たれている)のに急性非代償性心不全を繰り返す方もいらっしゃいます。
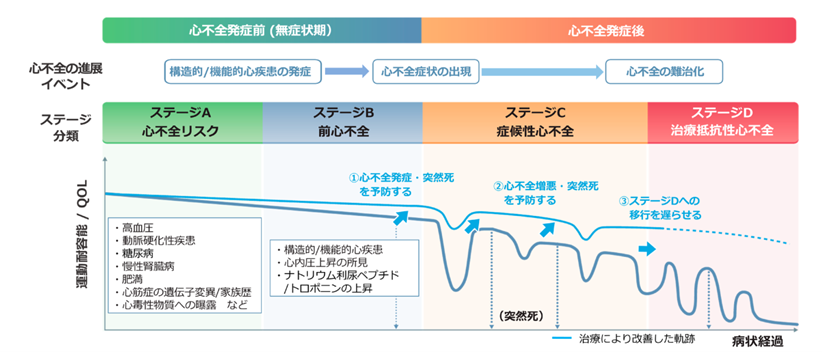
(心不全診療ガイドライン2025、日本循環器学会/日本心不全学会)
高齢の方は、病態の悪化に心臓以外の全身状態の影響を受けます。例えば風邪や尿路感染症などの感染症、貧血や低酸素、頻脈発作、血圧高値の持続、腎不全や糖尿病に伴う塩分・体液過剰などがきっかけになります。昔見た低心機能の患者さんでは胃カメラを行ったストレスで直後に悪化した人もいました。
若い方であれば大きな問題にならない変化であっても、心臓の予備能力が低い高齢者の方にとっては発症の契機となってしまいます。
ひとたび心不全の急性増悪を起こすと、患者さんは命の危機にさらされて大変苦しい思いをします。幸い命は助かったとしても、長期間の入院によって日常生活の体力はガクッと低下し、上記の心不全ステージのよう繰り返すことで少しずつ寿命を縮めることにつながってしまいます 。
急性期には循環器専門医や心臓外科医による心臓そのものに対する専門治療を要します。しかし増悪因子についてひとつひとつを多忙な循環器医だけで管理するのは大変です。患者さん自身も感染や浮腫の変化に気を付けてもらいつつ、かかりつけ医で、血圧や心電図、貧血の定期的なチェック、塩分管理、そしてお薬の調整、感染対策を根気よく続けることが重要です。
最近は心臓を保護するような優れた治療薬もあります。専門医のアドバイス、ガイドラインに従っていかに急性非代償性心不全(急性増悪)を起こさないかを心掛けています。
浮腫:塩分は控えているつもりなのに…それは薬剤性の浮腫かもしれません
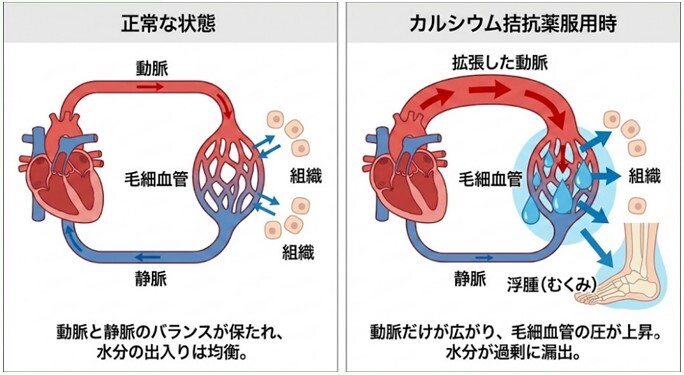
足のむくみ(浮腫)は血管周囲のスペース(間質)に体内の水分が漏れることで生じる症状です。頻度が高く対応が必要な原因としては心不全や腎疾患、肝硬変、甲状腺機能低下症があり、まずこれらの鑑別が必須です。片足だけの浮腫は静脈・リンパの循環障害なども考慮する必要があります。浮腫の鑑別疾患はまれな病態も含めると多数にわたります。
比較的頻度が高く、見落とされがちなのが良く処方される降圧薬であるカルシウム拮抗薬(アムロジピン、ニフェジピンなど)による薬剤性浮腫です。血管を拡張することで血圧を下げる薬剤なのですが、特徴として末梢組織の出口血管(静脈)よりも入口(動脈)を強く拡げる作用があるため、末梢組織で血液が渋滞し水分が血管内から間質へ漏れ出すことで浮腫が生じると考えられています。カルシウム拮抗薬による末梢性浮腫は内科医師にも気づかれていないことがあり、不要な利尿薬を増やされたり、厳しすぎる減塩療法を指導されたりと、必要以上の治療を受けておられる方もいます。実際にカナダの研究で”新規にカルシウム拮抗薬を処方されるとその後に利尿薬の追加処方が増えやすくなる”との観察研究データもあります1)。薬に対して薬が増えてしまうわけですね(処方カスケード:処方のドミノ倒しといわれています)。
薬剤性浮腫は肝臓の代謝酵素の個人差で生じやすい方がいると考えられています2)。日常の診療で事前に予測することは困難ですが、以下の項目に当てはまるなら薬剤の影響かもしれません。
①カルシウム拮抗薬を高用量(最大量の50%以上)で服用している。3)
②普段運動が少なく浮腫は足の甲に生じる。典型的には車いす生活など介護を受けている方などに多い。
③明らかな心不全や腎疾患は指摘されていない。
カルシウム拮抗薬は降圧効果が確実で副作用が少なく、球種でいればフォーシームストレート、ゴルフならドライバー、シューティングゲームならノーマルショットのように汎用性が高く、私自身も一番処方しているのではないかと思います。“カルシウム拮抗薬のなかでも末梢性浮腫を起こしにくいものに変える”、“他の降圧薬と組み合わせてカルシウム拮抗薬の高用量を避ける”などである程度対策が可能です4)。引き算が重要ということですね。
良く使用される薬剤であればこそ、その特性をしっかり医療者が理解することが重要と考えます。自身やご家族で気になることがあればご相談ください。
1)JAMA Intern Med. 2020 May 1;180(5):643-651
2)Pharmgenomics Pers Med. 2021 Feb 2:14:189-197.
3)J Hypertens. 2011 Jul;29(7):1270-80.
4)Am J Med. 2011 Feb;124(2):128-35.



